Общност
Пароксизмалната тахикардия е „аритмия, характеризираща се с увеличаване на скоростта и скоростта на сърдечния ритъм. внезапно и внезапно начало.

Пристъпите на пароксизмална тахикардия варират по продължителност, от няколко секунди до няколко часа или дори дни. Те могат да се появят при здрави индивиди, без сърдечни заболявания или други органични заболявания. Тази аритмия всъщност е честа при кърмачета и деца, но може да възникне и при лица, подложени на силни емоции или тежки физически усилия. Типичният симптом на парозистична тахикардия е силно сърцебиене. Много по -сериозни са случаите на пароксизмална тахикардия, свързана със сърдечно заболяване: симптомите на сърцебиене се добавят към тези на диспнея, ортопнея и гръдна болка.
Аритмии, какви са те?
Преди да продължите с описанието на синусова тахикардия, е уместно да прегледате накратко какво представляват сърдечните аритмии.
Сърдечните аритмии са промени в нормалния ритъм на сърдечния ритъм, наричани още синусов ритъм, тъй като произхождат от синоатриалния възел. Синоатриалният възел излъчва импулси за свиване на сърцето и се счита за доминиращ център на пътя, тъй като е отговорен за нормалния сърдечен ритъм.
Сърдечната честота се изразява в удари в минута и се счита за нормална, ако се стабилизира в диапазон от стойности между 60 и 100 удара в минута. Има три възможни промени и е достатъчно да е налице само едно, за да възникне „аритмия. Те са:
- Промени в честотата и редовността на синусовия ритъм. Сърдечната честота може да стане по -бърза (над 100 удара в минута → тахикардия) или по -бавна (по -малко от 60 удара в минута → брадикардия).
- Вариацията на седалката на доминиращия маркер център, това е точката на произход на първичния импулс, който определя свиването на сърдечния мускул. Маркерните центрове са повече от един в сърцето, но синоатриалният възел е основният и другите трябва да служат само за разпространението на импулсите, които генерира.
- Нарушения на разпространението на импулса (или проводимостта).
Патофизиологичните механизми *, лежащи в основата на тези три изменения, позволяват да се разграничат аритмиите в две големи групи:
- Аритмии главно поради промяна на автоматичността. Аритмии с:
- Промени в честотата и редовността на синусовия ритъм.
- Вариация на седалката на доминиращия маркер център.
- Аритмии главно поради модификация на проводимостта (или разпространението) на импулса. Аритмии с:
- Нарушения на разпространението на импулса.
Автоматичността, заедно с ритмичността, са две уникални свойства на някои мускулни клетки, които изграждат миокарда (сърдечния мускул).
- Автоматичност: това е способността да се формират импулси на мускулно съкращение спонтанно и неволно, тоест без вход, идващ от мозъка.
- Ритмичност: е способността да се предава внимателно импулси на свиване.
* патофизиологията е изследване на променените функции, дължащи се на патологично състояние, на тъкан, на орган или като цяло на организъм
Физиопатологичната класификация не е единствената. Можем също така да разгледаме мястото на възникване на разстройството и да разграничим аритмиите на:
- Синусова аритмия. Разстройството се отнася до импулса, идващ от синоатриалния възел. Като цяло промените в честотата са постепенни.
- Извънматочна аритмия. Разстройството включва път, различен от синоатриалния възел. Обикновено те възникват внезапно.
Засегнатите области разделят извънматочната аритмия на:- Суправентрикуларен. Разстройството засяга предсърдната област.
- Атриовентрикуларна или възлова. Засегнатата област засяга атриовентрикуларния възел.
- Вентрикуларен. Разстройството се локализира във вентрикуларната област.
Какво е пароксизмална тахикардия
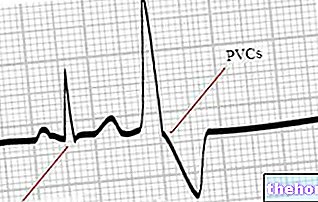
Пароксизмалната тахикардия е аритмия, характеризираща се с внезапно и рязко увеличаване на честотата и скоростта на сърдечния ритъм. Терминът пароксизмален показва внезапната поява на „аритмия, последната характеристика“, която я отличава от синусовата тахикардия.

Тези, свързани с пароксизмална тахикардия, могат да бъдат определени като истински тахикардични атаки, характеризиращи се със сърдечна честота между 160 и 200 удара в минута. Те могат да се появят през деня (стоящ) или през нощта (в сън) и варират по продължителност, от няколко секунди до няколко часа или дори дни; те обаче обикновено траят не повече от 2 или 3 минути. Когато пристъпите надвишават 24 часа, е по-правилно да се причислят към така наречените персистиращи извънматочни тахикардии.
Причини за пароксизмална тахикардия. Патофизиология
В повечето случаи епизодите на пароксизмална тахикардия включват здрави индивиди без сърдечни заболявания или други медицински състояния. Всъщност тахикардичната проява често съвпада с физически упражнения или силни емоции и завършва в края на тези обстоятелства. Тези, които са подложени на това, могат да получат атака дори след много дни.
Пристъпите на пароксизмална тахикардия също са чести през ранното детство и при здрави деца: причината се крие в анатомичните характеристики на сърцето на тази възраст. Нечести, но все пак възможни, са пристъпите на пароксизмална тахикардия при бременни жени. Друга особена ситуация , която все още включва жени, е свързана с менструалния цикъл: всъщност епизоди на пароксизмална тахикардия могат да възникнат по време на менструация или през предходната седмица. Така честите причини за пароксизмална тахикардия, при липса на други свързани нарушения, са обобщени, както следва:
- Упражнение.
- Тревожност.
- Емоция.
- Бременност.
- Месечен цикъл.
- Сърце на бебе или дете.
Съвсем различен е случаят с тези пациенти със сърдечни заболявания или други органични патологии, като хипертиреоидизъм.При подобни обстоятелства причините за появата на тахикардия се дължат на основно патологично разстройство. Най -честите свързани патологии са:
- Ревматично сърдечно заболяване, което се дължи на ревматично заболяване.
- Исхемична болест на сърцето.
- Вродено сърдечно заболяване.
- Кардиомиопатии.
- Съдови заболявания на мозъка.
- Хипертиреоидизъм.
- Синдром на Wolff-Parkinson-White, при деца.
Патофизиологичното обяснение за това как импулсната проводимост варира с появата на пароксизмална тахикардия е донякъде сложно, затова ще се ограничим до описание на някои ключови точки.В началото на "промяната с" е екстрасистола, с предсърден произход, която е свързана с нормалния синусов импулс, идващ от синоатриалния възел. Аномалната асоциация на тези два импулса създава разстройство по пътищата на проводимост, разположени между предсърдията и вентрикули .. Резултатът от това разстройство се превръща в припокриване на няколко импулса на свиване, които увеличават сърдечната честота.
Симптоми
Тежестта на симптомите на пароксизмална тахикардия зависи наистина от „връзката или не със сърдечните и други нарушения, наблюдавани по -горе“. Всъщност индивид, подложен само на пристъпи на тахикардия, показва сърцебиене (или сърдечен ритъм) и рядко диспнея. Пациентите, страдащи от сърдечни заболявания или мозъчни съдови заболявания, от друга страна, представят много по -сложна и сериозна симптоматика.
Следователно основните симптоми са:
- Сърцебиене (или сърдечен ритъм). Това е естествена последица от повишената сърдечна честота.
- Диспнея. Затруднено дишане. Това се случва, с по -голяма честота, при пациенти със сърдечни заболявания, тъй като неизправността на сърцето определя недостатъчен приток на кислородна кръв към тъканите. С други думи, сърдечният дебит е недостатъчен. Това кара пациента да увеличи броя на вдишванията, за да увеличи притока на кръв в кръвта. Този компенсаторен механизъм обаче не дава желаните резултати и се появява задух и затруднено дишане, демонстриращи връзката между дихателната система и кръвоносната система.
- Ортопнея. Това е диспнея в легнало положение (легнало положение). Появява се при лица с митрална стеноза, чиито най -тежки случаи могат да се изродят в белодробен оток.
- Болка в гърдите поради ангина пекторис. Появява се при пациенти с исхемична болест на сърцето, причинена например от атеросклероза или аортна стеноза. Има дисбаланс между търсенето (което се увеличава) и предлагането (което не е достатъчно) на кислород.
- Световъртеж, синкоп и зрителни нарушения. Това са три прояви, свързани с церебрални съдови заболявания, поради които притокът на кислородна кръв към мозъка е по -малък от нормалния.
Диагностика
Точната диагноза изисква кардиологичен преглед. Традиционните тестове, валидни за оценка на всеки аритмичен / тахикардичен епизод, са:
- Измерване на пулса.
- Електрокардиограма (ЕКГ).
- Динамична електрокардиограма по Холтер.
Измерване на пулса. Лекарят може да извлече основна информация от оценката на:
- Артериален пулс. Той информира за честотата и редовността на сърдечния ритъм.
- Пулс на югуларна вена. Оценката му отразява предсърдната дейност. Като цяло е полезна за разбиране на вида на наличната тахикардия.
Електрокардиограма (ЕКГ). Това е инструменталното изследване, посочено за оценка на хода на електрическата активност на сърцето.На базата на получените следи лекарят може да прецени тежестта и причините за пароксизмална тахикардия.
Динамична електрокардиограма по Холтер. Това е нормален ЕКГ, с предимството, че наблюдението продължава 24-48 часа, без да пречи на пациента да извършва нормални ежедневни дейности. Полезно е, когато епизодите на тахикардия са спорадични и непредсказуеми.
Анамнезата също играе важна роля в диагностиката, тоест събирането на информация от лекаря за това, което пациентът описва за тахикардичните атаки. , дори при тези, които нямат патологични нарушения от какъвто и да е друг характер. Тези лица, освен ако пристъпът на тахикардия не е в ход, показват нормална ЕКГ следа, което прави правилната диагноза невъзможна.
Терапия
Терапевтичният подход се основава на причините, които определят пароксизмалната тахикардия. Всъщност, ако се дължи на конкретни сърдечни нарушения или други патологии, възможните терапии са фармакологични, електрически и хирургични. Най -подходящите лекарства против тахикардия са:
- Антиаритмици. Те служат за нормализиране на сърдечния ритъм. Например:
- Хинидин
- Прокаинамид
- Дизопирамид
- Бета -блокери. Те се използват за забавяне на сърдечната честота. Например:
- Метопролол
- Тимолол
- Блокери на калциевите канали. Те се използват за забавяне на сърдечната честота. Например:
- Дилтиазем
- Верапамил
Начинът на приложение е както орален, така и парентерален.
Под електрическа терапия разбираме възможността да подложим сърцето на електрическа стимулация, като използваме устройство, наречено пейсмейкър, което прекъсва тахикардичната атака и нормализира сърдечния ритъм. Вмъкнати под кожата, на гръдното ниво, тези устройства могат да бъдат:
- Автоматичен, т.е. способен да разпознава тахикардия и да доставя подходящия пулс.
- Управляван отвън, т.е. управляван от самия пациент в момента на нужда.
Пейсмейкърите се използват и като заместител на лекарствената терапия.
Сърдечната операция зависи от конкретното сърдечно заболяване, свързано с тахикардичния епизод.
Трябва да се отбележи, че при тези обстоятелства тахикардията е симптом на сърдечно заболяване; следователно, операцията има за цел да излекува преди всичко сърдечно заболяване и вследствие на това също свързаното с него аритмично разстройство. Всъщност, ако се прилага само лекарствена терапия с антитахикардия, това не би било достатъчно за решаване на проблема.
Ако, от друга страна, пароксизмалната тахикардия възниква при здрави индивиди, без сърдечни проблеми и се проявява като спорадичен епизод след бягане или силна емоция, не се изискват специални терапевтични мерки. В тези случаи всъщност аритмията преминава от само себе си. Ако обаче това трябва да предизвика известна загриженост, е полезно да се знае, че тези, които са подложени на тези атаки, също могат да действат по такъв начин, че да прекъснат тахикардичното събитие. Чрез така наречените маневри на Валсалва или Мюлер всъщност е възможно да се спрат надкамерните тахикардии, включително пароксизмалната, без прилагане на лекарства. Тези маневри се основават на вагусна стимулация, т.е. на блуждаещия нерв, и трябва да бъдат направени за първи път от лекаря, който ще инструктира пациента за правилните методи на изпълнение.