Активни съставки: Апиксабан
Eliquis 2,5 mg филмирани таблетки
Предлагат се опаковъчни вложки Eliquis за размери на опаковките:- Eliquis 2,5 mg филмирани таблетки
- Eliquis 5 mg филмирани таблетки
Показания Защо се използва Eliquis? За какво е?
Eliquis съдържа активното вещество апиксабан и принадлежи към група лекарства, наречени антикоагуланти. Това лекарство помага за предотвратяване образуването на кръвни съсиреци, като блокира фактор Ха, който е важен компонент на кръвосъсирването.
Eliquis се използва при възрастни:
- за предотвратяване на образуването на кръвни съсиреци (дълбока венозна тромбоза [ДВТ]) след операция за смяна на тазобедрената или колянната става. След операция на тазобедрената или колянната става може да имате повишен риск от образуване на кръвни съсиреци във вените на краката. Това може причиняват подуване на краката, със или без болка. Ако кръвен съсирек пътува от крака към белите дробове, той може да блокира притока на кръв, причинявайки задух, със или без болка в гърдите. Това състояние (белодробна емболия) може да бъде животозастрашаващо и изисква незабавна медицинска помощ.
- за предотвратяване на кръвни съсиреци в сърцето при пациенти с неравномерен сърдечен ритъм (предсърдно мъждене) и с поне един допълнителен рисков фактор. Кръвните съсиреци могат да се откъснат и да пътуват до мозъка, което води до инсулт или до други органи, предотвратявайки нормалния приток на кръв към тези органи (известен също като системна емболия). Инсултът може да бъде животозастрашаващ и изисква незабавна медицинска помощ.
- за лечение на кръвни съсиреци във вените на краката (дълбока венозна тромбоза) и в кръвоносните съдове на белите дробове (белодробна емболия) и за предотвратяване образуването на кръвни съсиреци в кръвоносните съдове на краката и / или белите дробове.
Противопоказания Когато Eliquis не трябва да се използва
Не приемайте Eliquis, ако:
- сте алергични към апиксабан или към някоя от останалите съставки на това лекарство
- имат прекомерна загуба на кръв
- имате заболяване в телесен орган, което води до повишен риск от тежко кървене (като скорошна или продължаваща язва на стомаха или червата, скорошно кървене в мозъка)
- имате чернодробно заболяване, което води до повишен риск от кървене (чернодробна коагулопатия)
- приемате лекарства за предотвратяване на образуването на кръвни съсиреци (например варфарин, ривароксабан, дабигатран или хепарин), освен когато променяте антикоагулантното лечение или докато имате венозен или артериален катетър и приемате хепарин през него, за да го задържите отворен.
Предпазни мерки при употреба Какво трябва да знаете, преди да приемете Eliquis
Говорете с Вашия лекар, фармацевт или медицинска сестра, преди да приемете това лекарство, ако имате някое от следните състояния:
повишен риск от кървене, като:
- нарушения на кървенето, включително състояния, които водят до намалена активност на тромбоцитите
- много високо кръвно налягане, което не се контролира от медицинско лечение
- ако сте на възраст над 75 години
- ако тежите 60 кг или по -малко
- тежко бъбречно заболяване или ако сте на диализа
- чернодробни проблеми или анамнеза за чернодробни проблеми
Eliquis ще се използва с повишено внимание при пациенти с признаци на нарушена чернодробна функция.
- имате тръба (катетър) или сте имали „инжекция в гръбначния стълб (за анестезия или облекчаване на болката). Вашият лекар ще Ви каже да приемате Eliquis 5 часа или повече след отстраняване на катетъра.
- има протезна сърдечна клапа
- ако Вашият лекар установи, че кръвното Ви налягане е нестабилно или ако се планира друго лечение или хирургична процедура за отстраняване на кръвен съсирек от белите дробове.
Ако Ви предстои операция или процедура, която може да причини кървене, Вашият лекар може да Ви помоли временно да спрете приема на това лекарство за кратко време.Ако не сте сигурни дали дадена процедура може да причини кървене, попитайте Вашия лекар.
Деца и юноши
Eliquis не се препоръчва за деца и юноши под 18 години.
Взаимодействия Кои лекарства или храни могат да променят ефекта на Eliquis
Уведомете Вашия лекар, фармацевт или медицинска сестра, ако приемате, наскоро сте приемали или е възможно да приемете други лекарства.
Някои лекарства могат да увеличат ефекта на Eliquis, а други да го намалят.Вашият лекар ще реши дали трябва да се лекувате с Eliquis, когато приемате тези лекарства, и колко внимателно трябва да бъдете наблюдавани.
Следните лекарства могат да увеличат ефекта на Eliquis и да увеличат вероятността от нежелано кървене:
- някои лекарства за гъбични инфекции (напр. кетоконазол и др.)
- някои антивирусни лекарства за ХИВ / СПИН (напр. ритонавир)
- други лекарства, използвани за намаляване на съсирването на кръвта (напр. еноксапарин и др.)
- противовъзпалителни или болкоуспокояващи (напр. аспирин или напроксен). Особено ако сте на възраст над 75 години и приемате аспирин, може да имате по -голям шанс за кървене. - лекарства за високо кръвно налягане или сърдечни проблеми (напр. дилтиазем)
Следните лекарства могат да намалят ефекта на Eliquis за предотвратяване на образуването на кръвни съсиреци:
- лекарства за епилепсия или гърчове (напр. фенитоин и др.)
- Жълт кантарион (билков продукт, използван за депресия)
- лекарства за лечение на туберкулоза или други инфекции (напр. рифампицин)
Предупреждения Важно е да знаете, че:
Бременност и кърмене
Ако сте бременна или кърмите, мислите, че може да сте бременна или планирате бременност, посъветвайте се с Вашия лекар, фармацевт или медицинска сестра, преди да приемете това лекарство.
Ефектът на Eliquis върху бременността и нероденото дете не е известен. Не трябва да приемате Eliquis, ако сте бременна. Свържете се незабавно с Вашия лекар, ако забременеете, докато приемате Eliquis.
Не е известно дали Eliquis преминава в кърмата. Консултирайте се с Вашия лекар, фармацевт или медицинска сестра, преди да приемете това лекарство по време на кърмене. Те ще Ви посъветват дали да преустановите кърменето или да прекратите / да не започнете терапията с Eliquis.
Шофиране и работа с машини
Eliquis не повлиява способността за шофиране или работа с машини.
Eliquis съдържа лактоза (вид захар).
Ако Вашият лекар Ви е казал, че имате „непоносимост към някои захари, свържете се с него, преди да приемете този лекарствен продукт.
Доза, метод и време на приложение Как да използвате Eliquis: Дозировка
Винаги приемайте това лекарство точно както Ви е казал Вашият лекар или фармацевт. Ако се съмнявате, консултирайте се с Вашия лекар, фармацевт или медицинска сестра
Доза
Поглъщайте таблетката с малко вода. Eliquis може да се приема със или без храна.
Вземете Eliquis, както е препоръчано:
За да се предотврати образуването на кръвни съсиреци след операции за смяна на тазобедрената става или коляното.
Препоръчителната доза е една таблетка Eliquis 2,5 mg два пъти дневно.
Например, една сутрин и една вечер. Опитайте се да приемате таблетките по едно и също време всеки ден, за да получите най -добър ефект от лечението.
Трябва да вземете първата таблетка 12 до 24 часа след операцията.
Ако сте имали „операция на тазобедрена става“, обикновено ще приемате таблетките за период от 32 до 38 дни. Ако сте претърпели операция на коляното, обикновено ще приемате таблетките за 10 до 14 дни.
За предотвратяване на кръвни съсиреци в сърцето при пациенти с неравномерен сърдечен ритъм и поне един допълнителен рисков фактор
Препоръчителната доза е една таблетка Eliquis 5 mg два пъти дневно.
Препоръчителната доза е една таблетка Eliquis 2,5 mg два пъти дневно, ако:
- имат силно намалена бъбречна функция
- ако попада при две или повече от следните условия:
- резултатите от кръвните тестове предполагат лоша бъбречна функция (стойността на серумния креатинин е 1,5 mg / dl (133 микромола / l) или по -висока)
- е „на 80 или повече години
- теглото му е равно или по -малко от 60 кг.
Препоръчителната доза е една таблетка два пъти дневно, например веднъж сутрин и веднъж вечер. Опитайте се да приемате таблетките по едно и също време всеки ден, за да получите най -добър ефект от лечението
Вашият лекар ще реши колко време трябва да продължите лечението.
За лечение на кръвни съсиреци във вените на краката и в кръвоносните съдове на белите дробове
Препоръчителната доза е две таблетки Eliquis 5 mg два пъти дневно през първите 7 дни, например две сутрин и две вечер.
След 7 дни препоръчителната доза е една таблетка Eliquis 5 mg два пъти дневно, например една сутрин и една вечер. Опитайте се да приемате таблетките по едно и също време всеки ден, за да получите най -добър ефект от лечението.
За да се предотврати повторното образуване на кръвни съсиреци след приключване на 6-месечното лечение
Препоръчителната доза е една таблетка Eliquis 2,5 mg два пъти дневно, например една сутрин и една вечер. Опитайте се да приемате таблетките по едно и също време всеки ден, за да получите най -добър ефект от лечението.
Вашият лекар ще реши колко време трябва да продължите лечението.
Вашият лекар може да промени Вашето антикоагулантно лечение, както следва:
- Преминаване от Eliquis към антикоагулантно лекарство
Спрете приема на Eliquis. Започнете лечението с антикоагулантното лекарство (напр. Хепарин), когато е трябвало да вземете следващата таблетка.
- Преминаване от антикоагулантно лекарство към Eliquis
Спрете приема на антикоагулантното лекарство. Започнете лечението с Eliquis, когато е трябвало да приемете следващата доза от антикоагулантното лекарство, след което продължете да го приемате както обикновено.
- Преминаване от антикоагулантно лечение, съдържащо антагонист на витамин К (например варфарин) към Eliquis
Спрете приема на лекарството, съдържащо антагонист на витамин К. Вашият лекар ще трябва да направи кръвни изследвания и да Ви инструктира кога да започнете лечението с Eliquis.
- Преминаване от Eliquis към лечение с антикоагулант, съдържащ антагонист на витамин К (напр. Варфарин).
Ако Вашият лекар Ви каже да започнете да приемате лекарство, съдържащо антагонист на витамин К, продължете да приемате Eliquis поне 2 дни след първата доза от лекарството, съдържащо антагонист на витамин К. Вашият лекар ще трябва да направи кръвни изследвания и да Ви инструктира кога да спрете приема на Eliquis
Предозиране Какво да направите, ако сте приели прекалено много Eliquis
Уведомете незабавно Вашия лекар, ако сте приели повече от предписаната доза Eliquis. Вземете опаковката с лекарства, дори ако няма останали таблетки.Ако приемете повече Eliquis от препоръчаното, може да имате по -висок риск от кървене.
Ако сте пропуснали да приемете Eliquis
Вземете таблетката веднага щом си спомните и:
- вземете следващата таблетка Eliquis в обичайното време
- след това продължете по план.
Ако не сте сигурни какво да правите или сте пропуснали повече от една доза, консултирайте се с Вашия лекар, фармацевт или медицинска сестра.
Ако спрете приема на Eliquis
Не спирайте приема на Eliquis, без първо да говорите с Вашия лекар, тъй като рискът от образуване на кръвен съсирек може да бъде по -висок, ако спрете лечението твърде скоро.
Ако имате някакви допълнителни въпроси относно употребата на това лекарство, попитайте Вашия лекар, фармацевт или медицинска сестра.
Странични ефекти Какви са страничните ефекти на Eliquis
Както всички лекарства, това лекарство може да предизвика нежелани реакции, въпреки че не всеки ги получава. Eliquis може да се прилага при две различни медицински състояния. Известните нежелани реакции и честотата, с която те се появяват, могат да бъдат различни и са изброени по -долу поотделно. И при двете състояния най-честият общ страничен ефект на Eliquis е кървене, което потенциално може да бъде животозастрашаващо и изисква незабавна медицинска помощ.
Известно е, че следните нежелани реакции се появяват, когато се приема Eliquis, за да се предотврати образуването на кръвни съсиреци след операции за смяна на тазобедрената става или коляното.
Чести нежелани реакции (могат да засегнат до 1 на 10 души)
- Анемия, която може да причини умора или бледа кожа
- Кървене, включително:
кръв в урината (което прави урината розова или червена)
синини и подуване
вагинално кървене
- Гадене (гадене)
Нечести нежелани реакции (могат да засегнат до 1 на 100 души)
- Намаляване на броя на тромбоцитите в кръвта (което може да повлияе на съсирването)
- Кървене, включително:
- кървене, което се появява след операцията, включително синини и подуване, загуба на кръв или течности от раната / хирургичен разрез (отделяне от раната)
- кървене от стомаха, червата или кръв в изпражненията
- кръв в урината
- кървене от носа
- Ниско кръвно налягане, което може да ви накара да се почувствате слаби или да имате ускорен сърдечен ритъм
- Кръвните тестове могат да покажат:
- нарушена чернодробна функция
- повишаване на някои чернодробни ензими
- повишаване на билирубина, продукт на разграждането на червените кръвни клетки, което може да причини пожълтяване на кожата и очите.
- Сърбеж
Редки нежелани реакции (могат да засегнат до 1 на 1 000 души)
- Алергични (свръхчувствителни) реакции, които могат да причинят: подуване на лицето, устните, устата, езика и / или гърлото и затруднено дишане. Свържете се незабавно с Вашия лекар, ако получите някой от тези симптоми.
- Кървене:
- в мускулите
- в очите
- към венците и кръвта в храчките при кашлица
- от ректума
Известно е, че следните нежелани реакции се появяват, когато Eliquis се приема за предотвратяване на образуването на кръвни съсиреци в сърцето при пациенти с неравномерен сърдечен ритъм и с поне един допълнителен рисков фактор.
Чести нежелани реакции (могат да засегнат до 1 на 10 души
- Кървене, включително:
- в очите
- в стомаха, червата или тъмна / черна кръв в изпражненията
- кръв в урината, открита при лабораторни изследвания
- от носа
- от венците
- синини и подуване
Нечести нежелани реакции (могат да засегнат до 1 на 100 души)
- Кървене, включително:
- в мозъка или гръбначния стълб
- в устата или кръв в храчките при кашлица
- в корема, ректума и вагината
- бистра / червена кръв в изпражненията
- кървене, което възниква след всяка операция, включително синини и отоци, загуба на кръв или течности от хирургическата рана / разрез (изпускане от раната) или от мястото на инжектиране.
- Сърбеж
- Алергични (свръхчувствителни) реакции, които могат да причинят: подуване на лицето, устните, устата, езика и / или гърлото и затруднено дишане. Свържете се незабавно с Вашия лекар, ако получите някой от тези симптоми.
Редки нежелани реакции (могат да засегнат до 1 на 1 000 души)
- кървене в белите дробове или гърлото
- кървене в пространството зад коремната кухина
Известно е, че следните нежелани реакции се появяват, когато Eliquis се приема за лечение или предотвратяване образуването на кръвни съсиреци във вените на краката и в кръвоносните съдове на белите дробове.
Чести нежелани реакции (могат да засегнат до 1 на 10 души)
- Кървене, включително:
- от носа
- от венците
- кръв в урината (което прави урината розова или червена)
- синини и подуване
- в стомаха, червата, ректума
Нечести нежелани реакции (могат да засегнат до 1 на 100 души)
- Кървене, включително:
- в окото и синини на очите
- в устата или кръв в храчките при кашлица
- тъмна / черна кръв в изпражненията
- в матката или влагалището
- изследвания, показващи кръв в изпражненията или урината
- синини и подуване на хирургическа рана или място на инжектиране
- Сърбеж
Редки нежелани реакции (могат да засегнат до 1 на 1 000 души)
- абнормна склонност към спонтанно кървене, загуба на червени кръвни клетки поради кървене
- Кървене, включително:
- в мозъка
- в корема, белите дробове или мембраната около сърцето
Докладване на странични ефекти
Ако получите някакви нежелани реакции, говорете с Вашия лекар, фармацевт или медицинска сестра. предоставете повече информация за безопасността на това лекарство.
Срок на годност и задържане
Съхранявайте това лекарство на място, недостъпно за деца.
Не използвайте това лекарство след срока на годност, отбелязан върху картонената опаковка и блистера след „Годен до:“ или „Годен до:“. Срокът на годност се отнася до последния ден от този месец.
Това лекарство не изисква специални условия за съхранение.
Не изхвърляйте никакви лекарства през отпадъчни води или битови отпадъци. Попитайте Вашия фармацевт как да изхвърлите лекарства, които вече не използвате. Това ще помогне за опазването на околната среда.
Съдържание на опаковката и друга информация
Какво съдържа Eliquis
- Активната съставка е апиксабан. Всяка таблетка съдържа 2,5 mg апиксабан.
- Помощните вещества са:
Ядро на таблетката: безводна лактоза, микрокристална целулоза, кроскармелоза натрий, натриев лаурил сулфат, магнезиев стеарат (E470b).
Покритие: лактоза монохидрат, хипромелоза (E464), титанов диоксид (E171), триацетин, жълт железен оксид (E172)
Как изглежда Eliquis и какво съдържа опаковката
Филмираните таблетки са жълти, кръгли, с вдлъбнато релефно означение „893“ от едната страна и „2½“ от другата.
- Те се съдържат в блистери, опаковани в картонени кутии с 10, 20, 60, 168 и 200 филмирани таблетки.
- Перфорирани блистери с една доза се предлагат и в картонени опаковки с 60 x 1 и 100 x 1 филмирани таблетки за болнично разпространение.
Не всички опаковки могат да бъдат пуснати на пазара.
Източник на листовката: AIFA (Италианска агенция по лекарствата). Съдържание, публикувано през януари 2016 г. Наличната информация може да не е актуална.
За да имате достъп до най-актуалната версия, препоръчително е да получите достъп до уебсайта на AIFA (Италианска агенция по лекарствата). Отказ от отговорност и полезна информация.
01.0 ИМЕ НА ЛЕКАРСТВЕНИЯ ПРОДУКТ
ТАБЛЕТКИ ELIQUIS 2,5 MG, ПОКРИТИ С ФИЛМ
▼ Лекарственият продукт подлежи на допълнително наблюдение. Това ще позволи бързото идентифициране на нова информация за безопасност. От здравните специалисти се изисква да съобщават всяка подозирана нежелана реакция. Вижте точка 4.8 за информация как да съобщите нежелани реакции.
02.0 КАЧЕСТВЕН И КОЛИЧЕСТВЕН СЪСТАВ
Всяка филмирана таблетка съдържа 2,5 mg апиксабан.
Помощни вещества с известни ефекти:
Всяка филмирана таблетка от 2,5 mg съдържа 51,43 mg лактоза (вж. Точка 4.4).
За пълния списък на помощните вещества вижте точка 6.1.
03.0 ЛЕКАРСТВЕНА ФОРМА
Филмирани таблетки (таблетки)
Кръгли, жълти таблетки с вдлъбнато релефно изображение 893 от едната страна и 2½ от другата.
04.0 КЛИНИЧНА ИНФОРМАЦИЯ
04.1 Терапевтични показания
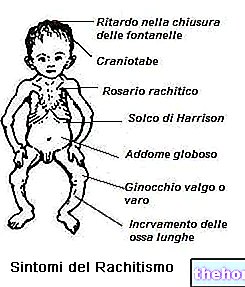
Профилактика на венозни тромбоемболични събития (ВТЕ) при възрастни пациенти, подложени на планова операция за смяна на тазобедрена или колянна става.
Превенция на инсулт и системна емболия при възрастни пациенти с неклапно предсърдно мъждене (NVAF), с един или повече рискови фактори, като предишен инсулт или преходна исхемична атака (TIA), възраст ≥ 75 години, хипертония, захарен диабет, симптоматично сърдечна недостатъчност (NYHA клас ≥ II).
Лечение на дълбока венозна тромбоза (ДВТ) и белодробна емболия (РЕ) и предотвратяване на рецидив на ДВТ и ПЕ при възрастни (вж. Точка 4.4 за пациенти с хемодинамично нестабилна ПЕ).
04.2 Дозировка и начин на приложение
Дозировка
Превенция на ВТЕ (pTEV): избираема операция за смяна на тазобедрената или колянната става
Препоръчителната доза Eliquis е 2,5 mg два пъти дневно през устата. Началната доза трябва да се приеме 12 до 24 часа след операцията.
При определяне на времето за приложение в рамките на този интервал от време, клиницистите могат да вземат предвид потенциалните ползи от по-ранната антикоагулация за профилактика на ВТЕ, както и риска от следоперативно кървене.
Пациенти, подложени на операция за смяна на тазобедрената става
Препоръчителната продължителност на лечението е от 32 до 38 дни.
Пациенти, подложени на операция за смяна на коляното
Препоръчителната продължителност на лечението е 10 до 14 дни.
Профилактика на инсулт и системна емболия при пациенти с неклапно предсърдно мъждене (NVAF)
Препоръчителната доза Eliquis е 5 mg два пъти дневно през устата.
Намаляване на дозата
Препоръчителната доза Eliquis е 2,5 mg два пъти дневно през устата при пациенти с NVAF и поне две от следните: възраст ≥80 години, телесно тегло ≤ 60 kg или серумен креатинин ≥ 1,5 mg / dL (133 микромола / l).
Терапията трябва да продължи дългосрочно.
Лечение на DVT, лечение на PE и предотвратяване на рецидив на DVT и PE (tTEV)
Препоръчителната доза Eliquis за лечение на остра ДВТ и за лечение на PE е 10 mg перорално два пъти дневно през първите 7 дни, последвано от 5 mg перорално два пъти дневно. Според наличните медицински насоки, краткосрочното лечение (поне 3 месеца) трябва да се основава на преходни рискови фактори (като скорошна операция, травма, обездвижване).
Препоръчителната доза Eliquis за предотвратяване на рецидив на DVT и PE е 2,5 mg, перорално, два пъти дневно. Когато е показана превенция на рецидив на ДВТ и РЕ, дневната доза от 2,5 mg, два пъти дневно, трябва да започне след завършване на шестмесечното лечение с Eliquis 5 mg два пъти дневно или с друг антикоагулант, както е посочено по -долу в Таблица 1 (вижте също точка 5.1).
Маса 1:
Общата продължителност на терапията трябва да бъде индивидуализирана след внимателно обмисляне на ползите от лечението спрямо риска от кървене (вж. Точка 4.4).
Забравяне на доза
Ако е пропусната доза, пациентът трябва незабавно да приеме Eliquis и след това да продължи да го приема два пъти дневно както преди.
Превключване
Преминаването от парентерална антикоагулантна терапия към Eliquis и обратно може да се извърши, когато е планирана следващата доза (вж. Точка 4.5). Тези средства не трябва да се прилагат едновременно.
Преминаване от терапия с антагонисти на витамин К (AVK) към Eliquis
Когато пациентите преминат от терапия с антагонисти на витамин К (VKA) към Eliquis, спрете варфарин или друга VKA терапия и започнете Eliquis, когато международното нормализирано съотношение (INR) е
Преминаване от Eliquis към AVK терапия
Когато пациентите преминат от Eliquis към терапия с антагонисти на витамин К, продължете приема на Eliquis поне два дни след започване на AVK терапията. След два дни едновременно приложение на Eliquis и AVK терапия, направете INR тест преди следващата планирана доза Eliquis. Продължете едновременното приложение на Eliquis и AVK терапията, докато международното нормализирано съотношение (INR) е ≥ 2,0.
Пациенти с бъбречно увреждане
Не е необходимо коригиране на дозата при пациенти с леко или умерено бъбречно увреждане (вж. Точка 5.2).
При пациенти с тежко бъбречно увреждане (креатининов клирънс 15 - 29 ml / min) се прилагат следните препоръки (вж. Точки 4.4 и 5.2):
- за предотвратяване на ВТЕ при хирургична намеса на тазобедрена или колянна става (pTEV), за лечение на DVT, за лечение на PE и предотвратяване на рецидив на DVT и PE (tTEV) апиксабан трябва да се използва с повишено внимание;
- За предотвратяване на инсулт и системна емболия при пациенти с NVAF, пациентите трябва да получават най -ниската доза апиксабан от 2,5 mg два пъти дневно.
Пациенти със серумен креатинин ≥ 1,5 mg / dL (133 микромола / L), свързани с възраст ≥ 80 години или телесно тегло ≤ 60 kg, трябва да получават най -ниската доза апиксабан от 2,5 mg два пъти дневно.
При пациенти с креатининов клирънс на диализа няма клиничен опит и поради това не се препоръчва употребата на апиксабан (вж. Точки 4.4 и 5.2).
Пациенти с чернодробно увреждане
Eliquis е противопоказан при пациенти с чернодробно заболяване, свързано с коагулопатия и клинично значим риск от кървене (вж. Точка 4.3).
Не се препоръчва при пациенти с тежко чернодробно увреждане (вж. Точки 4.4. И 5.2).
Трябва да се използва с повишено внимание при пациенти с леко или умерено чернодробно увреждане (Child Pugh A или B). Не е необходимо коригиране на дозата при пациенти с леко или умерено чернодробно увреждане (вж. Точки 4.4 и 5.2).
Пациенти с повишени чернодробни ензими (ALT / AST> 2 x ULN) или общ бирилубин ≥ 1,5 x ULN бяха изключени от клиничните проучвания. Ето защо Eliquis трябва да се използва с повишено внимание при тази популация (вж. Точки 4.4 и 5.2). Преди започване на лечението с Eliquis трябва да се направят чернодробни функционални тестове.
Телесно тегло
pTEV и tTEV- Не се налага коригиране на дозата (вж. точки 4.4 и 5.2). NVAF- Не се налага коригиране на дозата, освен ако не са изпълнени критериите за намаляване на дозата (вж Намаляване на дозата в началото на параграф 4.2).
Секс
Не е необходимо коригиране на дозата (вж. Точка 5.2).
Възрастни граждани
pTEV и tTEV - Не е необходимо коригиране на дозата (вж. точки 4.4 и 5.2).
NVAF - Не се налага коригиране на дозата, освен ако не са изпълнени критериите за намаляване на дозата (вж Намаляване на дозата в началото на точка 4.2).
Кардиоверсия (NVAF)
Пациентите, подложени на кардиоверсия, могат да продължат лечението с апиксабан.
Педиатрична популация
Безопасността и ефикасността на Eliquis при деца и юноши на възраст под 18 години не са установени. Няма налични данни.
Начин на приложение
Перорална употреба.
Eliquis трябва да се поглъща с вода, със или без храна.
04.3 Противопоказания
• Свръхчувствителност към активното вещество или към някое от помощните вещества, изброени в точка 6.1.
• В ход е клинично значимо кървене.
• Чернодробно заболяване, свързано с коагулопатия и клинично значим риск от кървене (вж. Точка 5.2).
• Наранявания или състояния, считани за значими рискови фактори за голямо кървене.
Те могат да включват настояща или скорошна стомашно -чревна язва, наличие на злокачествени новообразувания с висок риск от кървене, скорошно мозъчно или гръбначно увреждане, скорошна мозъчна, гръбначна или офталмологична операция, скорошен вътречерепен кръвоизлив, известни или предполагаеми варици на хранопровода, артериовенозни малформации, съдови аневризми или големи интраспинални или интрацеребрални съдови аномалии.
• Едновременно лечение с други антикоагуланти, като нефракциониран хепарин (ENF), нискомолекулен хепарин (еноксапарин, далтепарин и др.), Производни на хепарин (фондапаринукс и др.), Перорални антикоагуланти (варфарин, ривароксабан, дабигатран и др.)
освен при специфични обстоятелства при промяна на антикоагулантната терапия (вж. точка 4.2) или когато ENF се прилага в дози, необходими за поддържане на отворен централен венозен или артериален катетър (вж. точка 4.5).
04.4 Специални предупреждения и подходящи предпазни мерки при употреба
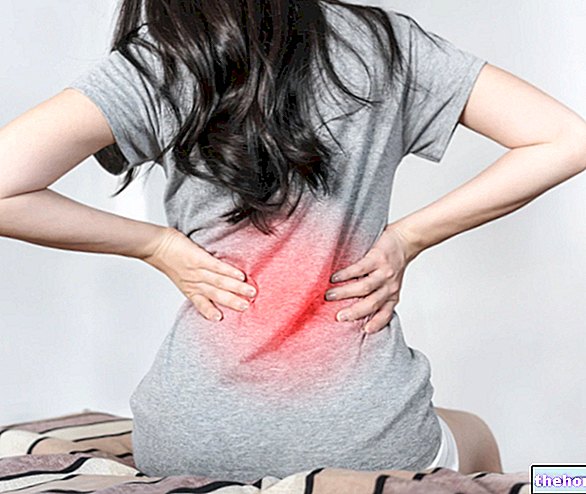
Риск от кървене
Както при другите антикоагуланти, пациентите, приемащи Eliquis, трябва да бъдат наблюдавани за признаци на кървене. Препоръчва се да се използва с повишено внимание при условия на повишен риск от кървене. Ако се появи тежко кървене, приложението на Eliquis трябва да се преустанови (вж. Точки 4.8 и 4.9).
Въпреки че лечението с апиксабан не изисква рутинно проследяване на нивото на експозиция, калибриран количествен анализ на анти-FXa фактор може да бъде полезен при изключителни обстоятелства, когато познаването на нивото на експозиция на апиксабан може да помогне в подкрепа на клиничните решения, например при предозиране и спешна хирургия (вж. Точка 5.1) .
Взаимодействие с други лекарствени продукти, повлияващи хемостазата
Поради повишения риск от кървене, едновременното лечение с всеки друг антикоагулант е противопоказано (вж. Точка 4.3).
Едновременната употреба на Eliquis с антитромбоцитни средства увеличава риска от кървене (вж. Точка 4.5).
Ако пациентите се лекуват едновременно с нестероидни противовъзпалителни средства (НСПВС), включително ацетилсалицилова киселина, трябва да се внимава.
Не се препоръчва едновременната употреба на Eliquis след операция с други инхибитори на тромбоцитната агрегация (вж. Точка 4.5).
При пациенти с предсърдно мъждене и състояния, изискващи моно или двойна антитромбоцитна терапия, трябва да се направи внимателна оценка на потенциалните ползи спрямо потенциалните рискове, преди да се комбинира такава терапия с Eliquis.
В клинично проучване при пациенти с предсърдно мъждене, едновременната употреба на ASA увеличава риска от тежко кървене с апиксабан от 1,8% годишно на 3,4% годишно и увеличава риска от кървене с варфарин. От 2,7% годишно на 4,6% на година. Едновременната употреба с двойна антитромбоцитна терапия в това клинично проучване е ограничена (2,1%) .В клинично проучване на пациенти с висок риск от пост-остър коронарен синдром, характеризиращи се с множество сърдечни и не-сърдечни съпътстващи заболявания, получаващи ASA или комбинацията от ASA и клопидогрел , за апиксабан (5.13% годишно) се съобщава за значително повишен риск от голямо кървене от ISTH в сравнение с плацебо (2.04% годишно).
Използване на тромболитични средства за лечение на остър исхемичен инсулт
Опитът с употребата на тромболитични средства за лечение на остър исхемичен инсулт при пациенти, приемащи апиксабан, е много ограничен.
Пациенти с протезна сърдечна клапа
Безопасността и ефикасността на Eliquis при пациенти с протезна сърдечна клапа, със или без предсърдно мъждене, не са проучвани.Поради това използването на Eliquis в тази среда не се препоръчва.
Хирургия и инвазивни процедури
Eliquis трябва да бъде спрян най -малко 48 часа преди планова операция или инвазивна процедура с риск от умерено или силно кървене. Това включва интервенции, при които не може да се изключи клинично значима вероятност от кървене или за които рискът от кървене не би бил приемлив.
Eliquis трябва да бъде спрян най -малко 24 часа преди планова операция или инвазивна процедура с нисък риск от кървене. Това включва интервенции, при които очакваният риск от кървене е минимален, не критичен за местоположението му или лесно контролируем.
Ако операцията или инвазивните процедури не могат да бъдат отложени, трябва да се подхожда с повишено внимание, като се има предвид повишения риск от кървене. Този риск от кървене трябва да се прецени спрямо спешността на операцията.
След инвазивна процедура или операция, апиксабан трябва да се възобнови възможно най -скоро, при условие че клиничната ситуация позволява и е установена адекватна хемостаза (за кардиоверзия вижте точка 4.2).
Временно прекъсване
Прекратяването на антикоагуланти, включително Eliquis, за продължаващо кървене, планова операция или инвазивни процедури излага пациентите на повишен риск от тромбоза. Паузите в терапията трябва да се избягват и ако антикоагулацията с Eliquis трябва временно да бъде прекъсната по някаква причина, терапията трябва да бъде възобновена възможно най -скоро.
Спинална / епидурална анестезия или пункция Когато се използва невраксиална анестезия (спинална / епидурална анестезия) или спинална / епидурална пункция, пациентите, лекувани с антитромботични средства за предотвратяване на тромбоемболични усложнения, са изложени на риск от развитие на епидурален или гръбначен хематом, който може да доведе до продължителен или постоянен парализа.
Рискът от тези събития може да се увеличи при постоперативна употреба на постоянни епидурални катетри или едновременна употреба на лекарствени продукти, повлияващи хемостазата. Постоянните епидурални или интратекални катетри трябва да бъдат отстранени най -малко 5 часа преди първата доза Eliquis Рискът може да се увеличи и при травматични или повтаряща се епидурална или гръбначна пункция.Пациентите трябва да се наблюдават често за признаци и симптоми на неврологичен дефицит (напр. Изтръпване или слабост в краката, дисфункция на червата или пикочния мехур).Ако се отбележи неврологично увреждане, е необходима незабавна диагностика и лечение. Преди невраксиална хирургия, лекарите трябва да оценят потенциалната полза спрямо риска, наличен при пациенти на антикоагулантна терапия или при пациенти, които трябва да приемат антикоагуланти за тромбопрофилактика.
Няма клиничен опит с употребата на апиксабан с постоянни интратекални или епидурални катетри. В случай на тази необходимост и въз основа на общи фармакокинетични данни, характерни за апиксабан, трябва да измине интервал от време от 20-30 часа (т.е. 2 пъти полуживота) между последната доза апиксабан и отстраняването на катетъра. И трябва да се пропусне поне една доза преди отстраняване на катетъра. Следващата доза апиксабан трябва да се приложи поне 5 часа след отстраняване на катетъра. Както при всички нови антикоагуланти, опитът с невраксиален блок е ограничен и затова се препоръчва изключително внимание при употребата на апиксабан в присъствието на невраксиален блок.
Пациенти с хемодинамично нестабилна ПЕ или пациенти, изискващи белодробна тромболиза или емболектомия
Eliquis не се препоръчва като алтернатива на нефракционирания хепарин при пациенти с белодробна емболия, които са хемодинамично нестабилни или които могат да бъдат подложени на белодробна тромболиза или емболектомия, тъй като безопасността и ефикасността на Eliquis при тези клинични състояния не са установени.
Активни пациенти с рак
Ефикасността и безопасността на апиксабан при лечението на ДВТ, при лечението на ПЕ и за предотвратяване на рецидив на ДВТ и ПЕ (tTEV) при пациенти с активен рак не са установени.
Бъбречна недостатъчност
Ограничените клинични данни показват, че плазмените концентрации на апиксабан при пациенти с тежко бъбречно увреждане (креатининов клирънс 15-29 ml / min) са повишени, което може да доведе до повишен риск от кървене.
Апиксабан трябва да се използва с повишено внимание при пациенти с тежко бъбречно увреждане (креатининов клирънс 15 - 29 ml / min), за профилактика на ВТЕ при планова операция за смяна на тазобедрена или колянна става (pTEV), за лечение на ДВТ, за лечение на ПЕ и предотвратяване на рецидив на DVT и PE (tTEV) (вж. точки 4.2 и 5.2).
За профилактика на инсулт и системна емболия при пациенти с NVAF, пациенти с тежко бъбречно увреждане (креатининов клирънс 15-29 ml / min) и пациенти със серумен креатинин ≥ 1,5 mg / dL (133 микромола / L), свързани с възраст ≥ 80 години или телесно тегло ≤ 60 kg трябва да получи най -ниската доза апиксабан от 2,5 mg два пъти дневно (вж. точка 4.2). При пациенти с креатининов клирънс
Пациенти в напреднала възраст
С увеличаване на възрастта рискът от кървене може да се увеличи (вж. Точка 5.2).
Едновременното приложение на Eliquis с ASA при пациенти в напреднала възраст също трябва да се използва с повишено внимание поради потенциално по-висок риск от кървене.
Телесно тегло
Ниско телесно тегло (
Чернодробно увреждане
Eliquis е противопоказан при пациенти с чернодробно заболяване, свързано с коагулопатия и с риск от клинично значимо кървене (вж. Точка 4.3).
Не се препоръчва при пациенти с тежко чернодробно увреждане (вж. Точка 5.2).
Трябва да се използва с повишено внимание при пациенти с леко или умерено чернодробно увреждане (Child Pugh A или B) (вж. Точки 4.2 и 5.2).
Пациентите с повишени чернодробни ензими ALT / AST> 2 x ULN или общ бирилубин ≥ 1,5 x ULN са изключени от клиничните проучвания. Ето защо Eliquis трябва да се използва с повишено внимание при тази популация (вж. Точка 5.2). Преди започване на лечението с Eliquis трябва да се направят чернодробни функционални тестове.
Взаимодействие с инхибитори както на цитохром P450 3A4 (CYP3A4), така и на P-гликопротеин (P-gp)
Употребата на Eliquis не се препоръчва при пациенти, получаващи съпътстваща системна терапия с мощни инхибитори както на CYP3A4, така и на P-gp, като азолни противогъбични средства (напр., Кетоконазол, итраконазол, вориконазол и позаконазол) и протеазни инхибитори. HIV (напр. Ритонавир).
Тези лекарствени продукти могат да увеличат експозицията на апиксабан два пъти (вж. Точка 4.5) или повече при наличието на допълнителни фактори, които увеличават експозицията на апиксабан (напр. Тежко бъбречно увреждане).
Взаимодействие с индуктори на CYP3A4 и P-gp
Едновременната употреба на Eliquis с мощни индуктори на CYP3A4 и P-gp (напр. Рифампицин, фенитоин, карбамазепин, фенобарбитал или жълт кантарион) може да доведе до приблизително 50% намаляване на експозицията на „апиксабан. В клинично проучване при пациенти с предсърдно мъждене, намаление на ефикасността и по-висок риск от кървене се наблюдават при едновременното приложение на апиксабан и силни индуктори както на CYP3A4, така и на P-gp, отколкото когато апиксабан се прилага самостоятелно.
При пациенти, получаващи едновременно системно лечение с мощни индуктори на CYP3A4 и P-gp, се прилагат следните препоръки (вж. Точка 4.5):
- за предотвратяване на ВТЕ при планова операция за смяна на тазобедрена или колянна става, за предотвратяване на инсулт и системна емболия при пациенти с NVAF и предотвратяване на рецидив на ДВТ и ПЕ, апиксабан трябва да се използва с повишено внимание;
- За лечение на DVT и лечение на PE, апиксабан не трябва да се използва, тъй като ефикасността може да бъде влошена.
Хирургия на фрактура на тазобедрената става
Ефикасността и безопасността на апиксабан не са оценени в клинични проучвания при пациенти, подложени на операция за фрактура на тазобедрената става. Поради това употребата при тези пациенти не се препоръчва.
Лабораторни параметри
Както се очакваше, коагулационните тестове (напр. PT, INR и aPTT) са повлияни от механизма на действие на апиксабан. Промените, наблюдавани в тези коагулационни тестове, при предвидените терапевтични дози, са минимални и подлежат на висока степен на вариабилност (вж. точка 5.1).
Информация за помощните вещества
Eliquis съдържа лактоза. Пациенти с редки наследствени проблеми на галактозна непоносимост, дефицит на Lapp лактаза или глюкозо-галактозна малабсорбция не трябва да приемат това лекарство.
04.5 Взаимодействия с други лекарствени продукти и други форми на взаимодействие
Инхибитори на CYP3A4 и P-gp
Едновременното приложение на апиксабан и кетоконазол (400 mg веднъж дневно), мощен инхибитор както на CYP3A4, така и на P-gp, води до 2-кратно увеличение на средната AUC на апиксабан и 1,6-кратно увеличение на средната Cmax на апиксабан.
Употребата на Eliquis не се препоръчва при пациенти, получаващи съпътстваща системна терапия с мощни инхибитори както на CYP3A4, така и на P-gp, като азолни противогъбични средства (напр., Кетоконазол, итраконазол, вориконазол и позаконазол) и протеазни инхибитори. HIV (напр. Ритонавир) (вж. точка 4.4).
Активните вещества, които не се считат за силни инхибитори на CYP3A4 и P-gp (напр. Дилтиазем, напроксен, амиодарон, верапамил, хинидин), се очаква да повишат в по-малка степен плазмените концентрации на апиксабан. Например, дилтиазем (360 mg веднъж дневно), смятан за умерен инхибитор на CYP3A4 и слаб инхибитор на P-gp, доведе до 1,4-кратно увеличение на средната AUC на апиксабан и 1,3-кратно увеличение на Cmax. Напроксен (500 mg еднократна доза), P-gp, но не и инхибитор на CYP3A4, индуцира съответно 1,5- и 1,6-кратно увеличение на средната AUC и средната Cmax на апиксабан. Не се налага корекция на дозата на апиксабан в случай на съпътстваща терапия с по-малко мощни инхибитори на CYP3A4 и / или P-gp.
Индуктори на CYP3A4 и P-gp
Едновременното приложение на апиксабан и рифампицин, мощен индуктор както на CYP3A4, така и на P-gp, води до съответно приблизително 54% и 42% намаляване на средните AUC и Cmax на апиксабан. Едновременната употреба на апиксабан и други мощни индуктори на CYP3A4 и P- gp (напр. фенитоин, карбамазепин, фенобарбитал или жълт кантарион) може да доведе до намаляване на плазмените концентрации на апиксабан. Не се налага коригиране на дозата на апиксабан по време на едновременната терапия с тези средства, но при пациенти, получаващи едновременно системно лечение с мощни индуктори на CYP3A4 и P-gp, апиксабан трябва да се използва с повишено внимание за предотвратяване на ВТЕ. (pTEV), за предотвратяване на инсулт и системна емболия при пациенти с NVAF и за предотвратяване на рецидив на DVT и PE. Апиксабан не се препоръчва за лечение на ДВТ и РЕ при пациенти, получаващи едновременно системно лечение с мощни индуктори на CYP3A4 и P-gp, тъй като ефикасността може да бъде нарушена (вж. Точка 4.4).
Антикоагуланти, инхибитори на агрегацията на тромбоцитите и НСПВС
Поради повишения риск от кървене, едновременното лечение с други антикоагуланти е противопоказано (вж. Точка 4.3).
След прилагане на еноксапарин (40 mg еднократна доза) в комбинация с апиксабан (5 mg еднократна доза) се наблюдава адитивен ефект върху активността на анти-фактор Ха.
Не са наблюдавани фармакокинетични или фармакодинамични взаимодействия, когато апиксабан е прилаган едновременно с ASA в доза от 325 mg веднъж дневно. Във фаза I на клинични изпитвания, апиксабан, прилаган едновременно с клопидогрел (75 mg веднъж дневно), или комбинацията от клопидогрел 75 mg и ASA 162 mg веднъж дневно, или с прасугрел (60 mg, последвано от 10 mg веднъж дневно), не показват значимост. увеличаване на времето на кървене или "по -нататъшно инхибиране" на агрегацията на тромбоцитите, в сравнение с прилагането на антитромбоцитни средства без апиксабан. Увеличаването на коагулационните тестове (PT, INR и aPTT) е в съответствие с ефектите само на апиксабан.
Напроксен (500 mg), инхибитор на P-gp, индуцира съответно 1,5- и 1,6-кратно увеличение на средната AUC и Cmax на апиксабан. Наблюдавано е съответно увеличение на резултатите от теста за коагулация. Няма промени в ефекта на напроксен върху е наблюдавана агрегация на тромбоцитите, индуцирана от арахидонова киселина, и не се наблюдава клинично значимо удължаване на времето на кървене след едновременното приложение на апиксабан и напроксен.
Въпреки тези констатации, може да има индивиди с по-изразен фармакодинамичен отговор, когато антиагреганти се прилагат едновременно с апиксабан. Eliquis трябва да се използва с повишено внимание, когато се прилага едновременно с НСПВС (включително ацетилсалицилова киселина), тъй като тези лекарства обикновено увеличават риска от кървене. се съобщава за значително повишен риск от кървене (вж. точка 4.4).
Средства, свързани с тежък риск от кървене, като тромболитични средства, антагонисти на рецептора на GP IIb / IIIa, тиенопиридини (например клопидогрел), дипиридамол, декстран и сулфинпиразон не се препоръчват при едновременна терапия с Eliquis.
Други съпътстващи терапии
Когато апиксабан се прилага едновременно с атенолол или фамотидин, не се наблюдават клинично значими фармакокинетични или фармакодинамични взаимодействия. Едновременното приложение на апиксабан 10 mg със 100 mg атенолол няма клинично значим ефект върху фармакокинетиката на апиксабан.
След едновременното приложение на двата лекарствени продукта, средната AUC и Cmax на апиксабан са 15% и 18% по -ниски, отколкото когато се прилагат самостоятелно.Приложението на апиксабан 10 mg с фамотидин 40 mg няма ефект върху AUC.
Ефект на апиксабан върху други лекарствени продукти
Проучвания инвитро върху апиксабан не показва инхибиторен ефект върху активността на CYP1A2, CYP2A6, CYP2B6, CYP2C8, CYP2C9, CYP2D6 или CYP3A4 (IC50> 45 μM) и показва слаб инхибиторен ефект върху активността на CYP2C19 (IC50> 20 μM) при концентрации, значително по -високи от пиковата плазма концентрации, наблюдавани при пациенти. Апиксабан не индуцира индукция на CYP1A2, CYP2B6, CYP3A4 / 5 при концентрация до 20 mcM. Следователно, не се очаква апиксабан да промени метаболитния клирънс на едновременно прилаганите лекарства, които се метаболизират от тези ензими. Апиксабан не е значителен инхибитор на P-gp.
В проучвания, проведени при здрави индивиди, както е описано по -долу, апиксабан не променя значително фармакокинетиката на дигоксин, напроксен или атенолол.
Дигоксин: Едновременното приложение на апиксабан (20 mg веднъж дневно) и дигоксин (0,25 mg веднъж дневно), субстрат на P-gp, няма ефект върху AUC или Cmax на дигоксин. Следователно, апиксабан не инхибира P-gp-медиирания субстратен транспорт .
Напроксен: Едновременното приложение на еднократна доза апиксабан (10 mg) и напроксен (500 mg), често използван НСПВС, няма ефект върху AUC или C на напроксен.
Атенолол: Едновременното приложение на единична доза апиксабан (10 mg) и атенолол (100 mg), често срещан бета-блокер, не променя фармакокинетиката на атенолол.
Активен въглен
Прилагането на активен въглен намалява експозицията на апиксабан (вж. Точка 4.9).
04.6 Бременност и кърмене
Бременност
Няма данни за употребата на апиксабан при бременни жени. Проучванията при животни не показват преки или косвени вредни ефекти по отношение на репродуктивната токсичност. Апиксабан не се препоръчва по време на бременност.
Бременност
Не е известно дали апиксабан или неговите метаболити се екскретират в кърмата. Данните от проучвания при животни показват екскреция на апиксабан в майчиното мляко.В млякото на плъхове е установено високо съотношение на мляко към майчината плазма (Cmax около 8, AUC около 30), вероятно поради активен транспорт в млякото. Рискът за новородените и кърмачетата не може бъде изключен.
Трябва да се вземе решение дали да се преустанови кърменето или да се преустанови / въздържат от терапията с апиксабан.
Плодовитост
Проучванията при животни, получаващи дози апиксабан, не показват ефект върху фертилитета (вж. Точка 5.3).
04.7 Ефекти върху способността за шофиране и работа с машини
Eliquis няма или има незначителен ефект върху способността за шофиране или работа с машини.
04.8 Нежелани реакции
Обобщение на профила на безопасност
Безопасността на апиксабан е оценена в 7 клинични изпитвания от фаза III, включващи повече от 21 000 пациенти: повече от 5 000 пациенти в проучванията на pTEV, повече от 11 000 пациенти в проучванията на NVAF и повече от 4 000 пациенти в проучванията за лечение на ВТЕ (tTEV) за средна обща експозиция съответно 20 дни, 1,7 години и 221 дни (вж. точка 5.1).
Честите нежелани реакции са: кръвоизливи, контузии, епистаксис и хематом (вижте Таблица 2 за профила на нежеланите събития и честотата по показания).
В проучванията на pTEV общо 11% от пациентите, лекувани с апиксабан 2,5 mg два пъти дневно, са имали нежелани реакции.
В проучванията на NVAF общата честота на свързаните с кървене нежелани реакции с апиксабан е била 24,3% в проучването с апиксабан срещу варфарин и 9,6% в проучването с апиксабан срещу аспирин. включително кървене от горната част на стомашно -чревния тракт, кървене от долната част на стомашно -чревния тракт и ректално кървене) с апиксабан е 0,76% / година. Честотата на голямо вътреочно кървене по ISTH с апиксабан е 0,18% / година.
В проучванията на tTEV общата честота на свързаните с кървене нежелани реакции с апиксабан е 15,6% в проучването с апиксабан спрямо еноксапарин / варфарин и 13,3% в проучването с апиксабан спрямо плацебо (вж. Точка 5.1).
Табличен списък на нежеланите реакции
Таблица 2 показва нежелани реакции, класифицирани по системо -органен клас и по честота, като се използват следните конвенции: много чести (≥ 1/10); чести (≥ 1/100,
Таблица 2
Употребата на Eliquis може да бъде свързана с повишен риск от открито или окултно кървене в тъканите или органите, което може да доведе до постхеморагична анемия. Признаците, симптомите и тежестта ще варират в зависимост от мястото и степента или изцяло. " точка 5.1).
Докладване на предполагаеми нежелани реакции
Съобщаването на предполагаеми нежелани реакции, настъпили след разрешаване на лекарствения продукт, е важно, тъй като позволява непрекъснато проследяване на съотношението полза / риск на лекарствения продукт. От медицинските специалисти се изисква да съобщават всяка подозирана нежелана реакция чрез националната система за докладване.
04.9 Предозиране
Няма противоотрова за Eliquis. Предозирането на апиксабан може да доведе до повишен риск от кървене. В случай на усложнения от кървене, лечението трябва да се спре и да се потърси произходът на кървенето. Трябва да се обмисли установяване на подходящо лечение. хирургична хемостаза или преливане на прясно замразена плазма.
В контролирани клинични проучвания, перорално приложение на апиксабан при здрави индивиди в дози до 50 mg на ден за период от 3 до 7 дни (25 mg два пъти дневно (двукратно) в продължение на 7 дни или 50 mg веднъж дневно (OD) за 3 дни) няма клинично значими нежелани ефекти.
При здрави индивиди, прилагането на активен въглен 2 и 6 часа след поглъщане на 20-mg доза апиксабан намалява средната AUC съответно с 50% и 27% и няма влияние върху Cmax. Средният полуживот на апиксабан намалява от 13,4 часа (когато се прилага самостоятелно) до 5,3 часа и 4,9 часа, когато активен въглен е даден съответно 2 и 6 часа след апиксабан. Следователно, прилагането на активен въглен може да бъде полезно при лечението на предозиране или случайно поглъщане на апиксабан.
Ако животозастрашаващото кървене не може да бъде овладяно чрез описаните мерки, може да се обмисли прилагане на рекомбинантен фактор VIIa.
Към днешна дата обаче няма опит с използването на рекомбинантен фактор VIIa при лица, лекувани с апиксабан. Нова доза рекомбинантен фактор VIIa може да бъде обмислена и титрирана въз основа на подобряване на кървенето.
Въз основа на местната наличност трябва да се обмисли консултация с експерт по коагулация в случай на голямо кървене.
Когато еднократна доза от 5 mg апиксабан се прилага перорално при пациенти с краен стадий на бъбречно заболяване (ESRD), хемодиализата намалява AUC на апиксабан с 14%.
Следователно хемодиализата е малко вероятно да бъде ефективен метод за управление на предозирането на апиксабан.
05.0 ФАРМАКОЛОГИЧНИ СВОЙСТВА
05.1 Фармакодинамични свойства
Фармакотерапевтична група: директни инхибитори на фактор Ха, ATC код: B01AF02
Механизъм на действие
Апиксабан е мощен орален, обратим, директен и силно селективен инхибитор на активното място на фактор Ха. Не се нуждае от антитромбин III, за да проявява антитромботична активност. Апиксабан инхибира свободния и свързан със съсиреци фактор Ха и протромбиназната активност. Апиксабан няма директен ефект върху агрегацията на тромбоцитите, но индиректно инхибира индуцираната от тромбин тромбоцитна агрегация. Чрез инхибиране на фактор Ха, апиксабан предотвратява генерирането на тромбин и тромби. Предклиничните проучвания на апиксабан при животински модели показват антитромботична ефикасност при предотвратяване на артериална и венозна тромбоза при дози, които запазват хемостазата.
Фармакодинамични ефекти
Фармакодинамичните ефекти на апиксабан отразяват механизма на действие (инхибиране на FXa) .Вследствие на инхибирането на FXa, апиксабан удължава тестовете за съсирване като протромбиново време (PT), INR и активирано парциално тромбопластиново време. (APTT) Промените, наблюдавани при тези тестове за съсирване при предвидените терапевтични дози са малки и подлежат на висока степен на вариабилност Тези тестове не се препоръчват за оценка на фармакодинамичните ефекти на апиксабан.
Апиксабан също демонстрира анти-FXa активност, доказана от намаляването на ензимната активност на фактор Ха в множество търговски комплекти анти-FXa, но резултатите между комплектите се различават. От клиничните проучвания са налични само данни за хромогенния метод на Rotachrom Heparin. Активността на FXa показва тясна пряка линейна връзка с плазмената концентрация на апиксабан, достигаща пикови стойности по време на пиковите плазмени концентрации на апиксабан. Връзката между плазмената концентрация на апиксабан и анти-FXa активността е приблизително линейна в широк спектър от дози апиксабан.
Таблица 3 по-долу показва очакваната експозиция в стационарно състояние и активността на анти-Ха фактор за всяка индикация. При пациенти, приемащи апиксабан за профилактика на ВТЕ след операция за смяна на тазобедрена или колянна става, резултатите показват по-малко от 1,6 пъти колебания в пиковите и най-ниските нива.При пациенти с неклапно предсърдно мъждене, които приемат апиксабан за профилактика на инсулт и системна емболия , резултатите показват по-малко от 1,7 пъти колебания в пиковите и най-ниските нива.При пациенти, приемащи апиксабан за лечение на DVT и PE или за предотвратяване на рецидивиращи DVT и PE, резултатите показват по-малко от 2,2 пъти колебания в пиковите и най-ниските нива .
Таблица 3: Очаквана експозиция на апиксабан в стационарно състояние и анти-Ха активност
* Дозата се коригира според населението според 2 от 3 критерия за намаляване на дозата в проучването ARISTOTLE
Въпреки че лечението с апиксабан не изисква рутинен мониторинг на експозицията, калибриран количествен анализ на анти-FXa може да бъде полезен при изключителни обстоятелства, при които познаването на експозицията на апиксабан може да помогне в подкрепа на клиничните решения, като предозиране и спешна хирургия.
Клинична ефикасност и безопасност
Превенция на ВТЕ (pTEV): избираема операция за смяна на тазобедрената или колянната става
Клиничната програма за апиксабан е предназначена да демонстрира ефикасността и безопасността на апиксабан за предотвратяване на венозни тромбоемболични събития при широк спектър от възрастни пациенти, подложени на елективна смяна на тазобедрената или колянната става. проучвания, сравняващи апиксабан 2,5 mg, прилаган перорално два пъти дневно (4236 пациенти) и еноксапарин 40 mg веднъж дневно (4228 пациенти).
Включени в тази обща c "са били 1 262 пациенти (618 в групата на апиксабан) на възраст 75 години или повече, 1004 пациенти (499 в групата на апиксабан) с ниско телесно тегло (≤ 60 kg), 1495 пациенти (743 в групата на апиксабан) с ИТМ ≥ 33 kg / m2 и 415 пациенти (203 в групата на апиксабан) с умерено бъбречно увреждане.
Проучването ADVANCE-3 включва 5 407 пациенти, подложени на елективна смяна на тазобедрената става, а проучването ADVANCE-2 включва 3057 пациенти, подложени на избирателна подмяна на коляното.Получаваните са получавали или апиксабан 2,5 mg, приложен перорално два пъти дневно (per os bid) или еноксапарин 40 mg, прилаган подкожно веднъж дневно (sc od) .Първата доза апиксабан е приложена 12 до 24 часа след операцията, докато еноксапарин е започнал от 9 до 15 часа преди интервенцията. Апиксабан и еноксапарин се прилагат в продължение на 32-38 дни в проучването ADVANCE-3 и в продължение на 10-14 дни в проучването ADVANCE-2.
Въз основа на клиничната история на пациентите в популацията от проучвания ADVANCE-3 и ADVANCE-2 (8 464 пациенти), 46% са имали хипертония, 10% са имали хиперлипидемия, 9% са имали диабет, а 8% са имали коронарна артериална болест.
При избирателна операция по заместване както на тазобедрената става, така и на коляното, апиксабан демонстрира статистически значимо намаление в сравнение с еноксапарин за първичната крайна точка, състояща се от комбинация от ВТЕ събития / смъртни случаи по каквато и да е причина, и за основната крайна точка на ВТЕ, състояща се от ансамбъл от проксимални ДВТ, нефатална белодробна емболия (РЕ) и смърт, свързана с ВТЕ (вж. Таблица 4).
Таблица 4 резултатите от ефикасността от пилотни проучвания фаза III
Крайните точки за безопасност на тежко кървене, комбинацията от голямо и клинично значимо незначително кървене (CRNM) и всички кръвоизливи показват сходни проценти при пациенти, лекувани с апиксабан 2,5 mg в сравнение с еноксапарин 40 mg (вж. Таблица 5.) Всички параметри на кървенето са включени кървене от мястото на операцията.
Таблица 5: Резултати от кървене от основните проучвания фаза III *
* Всички параметри на кървене, включително кървене от мястото на операцията
1 Включва събития, настъпили след първата доза еноксапарин (преди операцията)
2 Включва събития, настъпили след първата доза апиксабан (след операция)
Във фаза II и фаза III на клинични изпитвания при планова операция за смяна на тазобедрена става и коляното, общата честота на нежеланите реакции на кървене, анемия и промени в трансаминазите (напр. Нива на аланин аминотрансфераза) е била числено по -ниска при пациенти, лекувани с апиксабан спрямо еноксапарин.
В клиничното изпитване за хирургична намеса на коляното са диагностицирани 4 случая на РЕ в рамото с апиксабан по време на планирания период на лечение, в сравнение с нито един в рамото с еноксапарин. Не може да се даде обяснение за този увеличен брой случаи на PE.
Профилактика на инсулт и системна емболия при пациенти с неклапно предсърдно мъждене (NVAF)
Общо 23 799 пациенти са рандомизирани в клиничната програма (ARISTOTLE: апиксабан срещу варфарин, AVERROES: апиксабан срещу ASA), която включва 11 927 рандомизирани към апиксабан.
Програмата е предназначена да демонстрира ефикасността и безопасността на апиксабан за предотвратяване на инсулт и системна емболия при пациенти с неклапно предсърдно мъждене (NVAF) и един или повече допълнителни рискови фактори като:
• предишен инсулт или преходна исхемична атака (TIA)
• възраст ≥ 75 години
• хипертония
• захарен диабет
• симптоматична сърдечна недостатъчност (NYHA клас ≥ II)
СТУДИО АРИСТОТЕЛ
В проучването ARISTOTLE общо 18 201 пациенти са рандомизирани на двойно-сляпо лечение с апиксабан 5 mg два пъти дневно (или 2,5 mg два пъти дневно при избрани пациенти [4,7%], вж. Точка 4.2) o варфарин (INR целеви диапазон 2,0-3,0) ; пациентите са били изложени на изследваното лекарство средно 20 месеца.
Средната възраст е 69,1 години, средната оценка по CHADS2 е 2,1, а 18,9% от пациентите са имали предишен инсулт или ТИА.
В проучването апиксабан постига статистически значимо превъзходство в основната цел за предотвратяване на инсулт (хеморагичен или исхемичен) и системна емболия над варфарин (вж. Таблица 6).
Таблица 6: Резултати от ефикасността при пациенти с предсърдно мъждене в проучването ARISTOTLE
При пациенти, рандомизирани на варфарин, средният процент от времето в терапевтичния интервал (TTR) (INR 2-3) е 66%.
Апиксабан показва намаляване на инсулт и системна емболия в сравнение с варфарин при различни нива на TTR на център; в горния квартил на свързания с центъра TTR коефициентът на опасност за апиксабан спрямо варфарин е 0,73 (95% CI, 0,38, 1,40).
Вторичната крайна точка на тежко кървене и смъртност от всички причини беше тествана в предварително определена йерархична стратегия за контролиране на общата грешка от тип 1. В проучването беше постигнато статистически значимо превъзходство и в ключовите вторични крайни точки както на кървене. причиняват смъртност (вж. Таблица 7). С подобрен мониторинг на INR наблюдаваната полза от апиксабан спрямо варфарин при смъртност от всички причини намалява.
Таблица 7: Вторични цели при пациенти с предсърдно мъждене в проучването ARISTOTLE
* Голямо кървене, определено според критериите на Международното дружество по тромбоза и хемостаза (ISTH).
В проучването ARISTOTLE общият процент на прекратяване поради нежелани реакции е 1,8% за апиксабан и 2,6% за варфарин.
Резултатите за ефикасността за предварително определени подгрупи, включително оценка по CHADS2, възраст, телесно тегло, пол, състояние на бъбречна функция, предишен инсулт или TIA и диабет, съответстват на първичните резултати за ефикасността за общата популация от проучвания.
Честотата на голямо стомашно -чревно кървене по ISTH (включително горно, долно и ректално стомашно -чревно кървене) е 0,76% / година с апиксабан и 0,86% / година с варфарин.
Големите резултати от кървене за предварително определени подгрупи, включително CHADS2 резултат, възраст, телесно тегло, пол, статус на бъбречна функция, предишен инсулт или TIA и диабет са в съответствие с първичните резултати за ефикасността за общата популация от проучвания.
STUDIO AVERROES
В проучването AVERROES общо 5 598 пациенти, считани от изследователите за недопустими за VKA, са рандомизирани на лечение с апиксабан 5 mg два пъти дневно (или 2,5 mg два пъти дневно при избрани пациенти [6,4%], вж. Точка 4.2) или ASA. ASA се прилага в еднократна дневна доза от 81 mg (64%), 162 (26,9%), 243 (2,1%) или 324 mg (6,6%) по преценка на изследователя. Пациентите са били изложени на изследваното лекарство средно 14 месеца. Средната възраст е 69,9 години, средната оценка по CHADS2 е 2,0, а 13,6% от пациентите са имали предишен инсулт или TIA.
В проучването AVERROES често срещаните причини за недопустимостта на AVK терапия включват невъзможност / малко вероятно да се постигне INR на необходимите интервали (42,6%), отказ на пациента от лечение с AVK (37,4%), оценка CHADS2 = 1, AVK не се препоръчва от лекаря (21,3%), ненадеждност на пациента при спазване на инструкциите за приемане на AVK (15,0%) и очаквани трудности / трудности при свързване с пациента в случай на спешна промяна на дозата (11,7%).
AVERROES беше прекратено рано въз основа на препоръка на независимия комитет за наблюдение на данните поради ясни доказателства за намален инсулт и системна емболия с приемлив профил на безопасност.
В проучването AVERROES общият процент на прекратяване поради нежелани реакции е 1,5% за апиксабан и 1,3% за ASA.
В проучването апиксабан постига статистически значимо превъзходство над ASA в основната цел за предотвратяване на инсулт (хеморагичен, исхемичен или неуточнен) или системна емболия (вж. Таблица 8).
Таблица 8: Основни резултати от ефикасността при пациенти с предсърдно мъждене в проучването AVERROES
* Оценява се с помощта на стратегия за последователен анализ, предназначена да контролира общата грешка от тип I в изследването
† Вторична цел.
Няма статистически значими разлики в честотата на тежко кървене между апиксабан и АСК (вж. Таблица 9).
Таблица 9: Кървещи събития при пациенти с предсърдно мъждене в проучването AVERROES
* Голямо кървене, определено според критериите на Международното дружество по тромбоза и хемостаза (ISTH).
Лечение на DVT, лечение на PE и предотвратяване на рецидив на DVT и PE (tTEV)
Клиничната програма (AMPLIFY: апиксабан срещу еноксапарин / варфарин, AMPLIFY-EXT: апиксабан срещу плацебо) е предназначена да демонстрира ефикасността и безопасността на апиксабан при лечението на ДВТ и / или ПЕ (УСИЛВАНЕ) и удължаване на терапията за предотвратяване на рецидив на DVT и PE след 6-12 месеца антикоагулантно лечение за DVT и / или PE (AMPLIFY-EXT).
И двете проучвания са многонационални, рандомизирани, паралелни групи, двойно-слепи, при пациенти със симптоматична проксимална ДВТ или симптоматична ПЕ. Всички ключови крайни точки за ефикасност и безопасност бяха заслепени като такива от независим комитет.
УСИЛВАНЕ НА СТУДИО
В проучването AMPLIFY общо 5 395 пациенти са рандомизирани на лечение с апиксабан 10 mg два пъти дневно перорално в продължение на 7 дни, последвано от апиксабан 5 mg два пъти дневно перорално в продължение на 6 месеца или еноксапарин 1 mg / kg два пъти дневно подкожно най -малко 5 дни (до INR ≥ 2) и варфарин (целеви INR в диапазона 2.0-3.0) перорално в продължение на 6 месеца.
Средната възраст е 56,9 години и 89,8% от рандомизираните пациенти са имали непровокирани ВТЕ събития.
При пациенти, рандомизирани на варфарин, средният процент от времето в терапевтичния диапазон (INR 2.0-3.0) е 60.9. Апиксабан показва намаляване на симптоматичния рецидив на ВТЕ или смърт, свързана с ВТЕ между различните нива по центъра на TTR; в горния квартил на свързания с центъра TTR, относителният риск за апиксабан спрямо еноксапарин / варфарин е 0,79 (95% CI; 0,39; 1,61).
В проучването е показано, че апиксабан не е по-нисък от еноксапарин / варфарин при комбинираната първична крайна точка на симптоматична повтаряща се ВТЕ (нефатална ДВТ или нефатална ПЕ) или присъдена смърт, свързана с ВТЕ (вж. Таблица 10).
Таблица 10: Резултати от ефикасността в проучването AMPLIFY
* Не отстъпва на еноксапарин / варфарин (р-стойност
Ефикасността на апиксабан при първоначалното лечение на ВТЕ е постоянна сред пациентите, лекувани за РЕ [Относителен риск 0,9; 95% ДИ (0,5, 1,6)] или ДВТ [Относителен риск 0,8; 95% CI (0,5; 1,3)].
Ефикасността в различните подгрупи, включително възрастта, пола, индекса на телесна маса (ИТМ), бъбречната функция, удължаването на индекса на РЕ, мястото на тромбоза на ДВТ и предишната употреба на инжектиращ хепарин, като цяло е последователна.
Първичната крайна точка за безопасност е голямо кървене. 95% доверителен интервал (0,17; 0,55), р-стойност
Таблица 11: Резултати от кървене в проучването AMPLIFY
Голямото кървене и CRNM кървенето на всяко определено анатомично място обикновено са по -ниски в групата на апиксабан, отколкото в групата с еноксапарин / варфарин.
Голямо стомашно -чревно кървене от ISTH се наблюдава при 6 пациенти (0,2%), лекувани с апиксабан, и при 17 (0,6%) пациенти, лекувани с еноксапарин / варфарин.
STUDIO AMPLIFY-EXT
В проучването AMPLIFY-EXT общо 2 482 пациенти са рандомизирани на лечение с апиксабан 2,5 mg два пъти дневно, перорално, апиксабан 5 mg два пъти дневно перорално или плацебо в продължение на 12 месеца след завършване на 6 до 12 месеца първоначално антикоагулантно лечение. От тези 836 пациенти (33,7%) са участвали в записването в проучването AMPLIFY преди включването в проучването AMPLIFY-EXT.
Средната възраст е 56,7 години и 91,7% от рандомизираните пациенти са имали непровокирани ВТЕ събития.
В проучването и двете дози апиксабан са статистически по-добри от плацебо в първичната крайна точка на рецидивираща симптоматична ВТЕ (нефатална ДВТ или нефатална ПЕ) или смърт от всички причини (вж. Таблица 12).
Таблица 12: Резултати от ефикасността в проучването AMPLIFY-EXT
¥ p-стойност
* При пациенти с повече от едно събитие, допринасящо за комбинираната крайна точка, е докладвано само първото събитие (например, ако субект е съобщил за ДВТ, а след това и за ПЕ, е докладван само ДВТ)
† Отделните субекти могат да докладват повече от едно събитие и да бъдат представени в двете класификации
Ефикасността на апиксабан за предотвратяване на рецидив на ВТЕ се поддържа в подгрупи, включително възраст, пол, ИТМ и бъбречна функция.
Първичната крайна точка за безопасност е голямо кървене по време на периода на лечение.
В проучването честотата на тежко кървене и при двете дози апиксабан не се различава статистически от плацебо. Няма статистически значима разлика в честотата на голямо кървене + CRNM, незначително и цялото кървене между апиксабан 2,5 mg два пъти дневно и плацебо лечение групи (виж Таблица 13).
Таблица 13: Резултати от кървене в проучването AMPLIFY-EXT
Назначено от ISTH голямо стомашно -чревно кървене се е случило при 1 пациент (0,1%), лекуван с апиксабан 5 mg два пъти дневно, при нито един пациент, лекуван с апиксабан 2,5 mg два пъти дневно и при 1 (0,1%) пациент, лекуван с плацебо.
Педиатрична популация
Европейската агенция по лекарствата е отложила задължението да представи резултатите от проучванията с Eliquis в една или повече подгрупи от педиатричната популация при венозна и артериална емболия и тромбоза (вж. Точка 4.2 за информация относно педиатричната употреба).
05.2 Фармакокинетични свойства
Абсорбция
Бионаличността на апиксабан е приблизително 50% за дози до 10 mg. Апиксабан се абсорбира бързо с пикови концентрации (Cmax), настъпващи 3 до 4 часа след приема на таблетката. Приемът с храна не влияе на AUC или Cmax на апиксабан в доза от 10 mg.
Апиксабан може да се приема независимо от храната.
Апиксабан демонстрира линейна фармакокинетика с пропорционално на дозата увеличаване на експозицията за перорални дози до 10 mg.При дози ≥ 25 mg апиксабан проявява ограничена абсорбция от разтваряне, с намалена бионаличност. Параметрите на експозиция на апиксабан показват променливост от ниска до умерена, което се отразява в променливост от приблизително 20% CV и приблизително 30% CV, по един и същ предмет и съответно между различни предмети.
Разпределение
Свързването с човешки плазмени протеини е приблизително 87%. Обемът на разпределение (Vss) е приблизително 21 литра.
Биотрансформация и елиминиране
Апиксабан има множество пътища за елиминиране. От приложената доза апиксабан при хора приблизително 25% са открити като метаболити, като по -голямата част се среща с изпражненията. Бъбречната екскреция на апиксабан представлява приблизително 27% от общия клирънс. Допълнителен принос, наблюдаван в клинични и неклинични проучвания, е съответно жлъчната и директната чревна екскреция.
Апиксабан има общ клирънс от приблизително 3,3 l / h и период на полуразпад от приблизително 12 часа.
О-деметилирането и 3-оксопиперидинил хидроксилирането са основните места на биотрансформация.
Апиксабан се метаболизира главно чрез CYP3A4 / 5 с незначителен принос от CYP1A2, 2C8, 2C9, 2C19 и 2J2. Непромененият апиксабан е основният лекарствен компонент в човешката плазма, без активни метаболити в кръвообращението. Апиксабан е субстрат на P-gp транспортни протеини и протеин за резистентност към рак на гърдата (BCRP).
Бъбречна недостатъчност
Няма влияние върху бъбречното увреждане върху плазмения пик на апиксабан. C "е увеличаване на експозицията на апиксабан, корелирано с намаляване на бъбречната функция, оценено чрез измерване на креатининовия клирънс. При лица с леко (креатининов клирънс 51 - 80 ml / min), умерено (креатининов клирънс 30 - 50 ml / min) и тежко (креатининов клирънс 15 - 29 ml / min) бъбречно увреждане, плазмените концентрации на апиксабан (AUC) се увеличават с 16, 29 и 44%съответно в сравнение с лица с нормален креатининов клирънс. Бъбречното увреждане няма очевиден ефект върху връзката между плазмените концентрации на апиксабан и анти FXa активността.
При пациенти с краен стадий на бъбречно заболяване (ESRD), когато еднократна доза от 5 mg апиксабан е приложена непосредствено след хемодиализа, AUC на апиксабан се увеличава с 36%, в сравнение с тази, наблюдавана при пациенти с бъбречна функция. Хемодиализата, започнала два часа след прилагане на единична доза от 5 mg апиксабан, намалява AUC на апиксабан с 14% при лица с ESRD, което съответства на аликсабановия диализен клирънс от 18 ml / min. Следователно хемодиализата е малко вероятно да бъде ефективен метод за управление на предозирането на апиксабан.
Чернодробно увреждане
В проучване, сравняващо 8 пациенти с леко чернодробно увреждане, Child-Pugh A оценка 5 (n = 6) и 6 (n = 2) и 8 пациенти с умерено чернодробно увреждане, оценка 7 (n = 6) и Child-Pugh С оценка 8 (n = 2) в сравнение с 16 здрави контролни субекта, фармакокинетиката и фармакодинамиката на апиксабан еднократна доза от 5 mg не са променени при пациенти с чернодробно увреждане. Промените в анти-фактор Ха активността и INR са сравними между субекти с леко до умерено чернодробно увреждане и здрави индивиди.
Възрастни граждани
Пациентите в напреднала възраст (над 65 години) са имали по -високи плазмени концентрации от по -младите пациенти, със средни стойности на AUC приблизително 32% по -високи и без разлика в Cmax.
Секс
Експозицията на апиксабан е приблизително 18% по -висока при жените, отколкото при мъжете.
Етнически произход и раса
Резултатите от всички проучвания от фаза I не показват забележими разлики във фармакокинетиката на апиксабан между бели / кавказки, азиатски и чернокожи / афро -американски субекти. Резултатите от фармакокинетичен анализ при пациенти, получавали апиксабан, като цяло съответстват на резултатите от фаза I.
Телесно тегло
В сравнение с „експозицията на апиксабан при лица с тегло 65 до 85 kg, телесното тегло> 120 kg е свързано с“ приблизително 30% по -ниска експозиция и телесно тегло
Фармакокинетична / фармакодинамична връзка
Фармакокинетичната / фармакодинамичната (PK / PD) връзка между плазмените концентрации на апиксабан и различни крайни точки на PD (анти -FXa активност, INR, PT, aPTT) се оценява след прилагане на широк спектър от дози (0,5 - 50 mg). Връзката между плазмените концентрации на апиксабан и активността на анти-фактор Ха се илюстрира най-добре с линеен модел.
05.3 Предклинични данни за безопасност
Неклиничните данни не разкриват особен риск за хората въз основа на конвенционални изследвания на фармакологията за безопасност, токсичност при многократни дози, генотоксичност, канцерогенен потенциал, фертилитет, ембрионално-фетално развитие и ювенилна токсичност.
При проучвания за токсичност при многократни дози най -големите наблюдавани ефекти са тези, свързани с фармакодинамичното действие на апиксабан върху параметрите на коагулацията на кръвта.При проучвания за токсичност се наблюдава тенденция за леко до никакво увеличаване на кървенето. Въпреки това, тъй като това може да се дължи на по-ниска чувствителност на неклиничните видове в сравнение с хората, този резултат трябва да се тълкува с повишено внимание, когато се екстраполира върху хора.
06.0 ФАРМАЦЕВТИЧНА ИНФОРМАЦИЯ
06.1 Помощни вещества
Ядро на таблета:
Безводна лактоза
Микрокристална целулоза (E460)
Натриева кроскармелоза
Натриев лаурил сулфат
Магнезиев стеарат (E470b)
Покритие:
Лактоза монохидрат
Хипромелоза (E464)
Титанов диоксид (E171)
Триацетин (E1518)
Жълт железен оксид (E172)
06.2 Несъвместимост
Не е от значение.
06.3 Срок на валидност
3 години
06.4 Специални условия на съхранение
Това лекарство не изисква специални условия за съхранение.
06.5 Естество на непосредствената опаковка и съдържанието на опаковката
Алуминиево-PVC / PVdC блистери. Картонени опаковки с 10, 20, 60, 168 и 200 филмирани таблетки.
Алуминиево-PVC / PVdC еднодозова блистерна опаковка от 60x1 и 100x1 филмирани таблетки.
Не всички опаковки могат да бъдат пуснати на пазара.
06.6 Инструкции за употреба и боравене
Няма специални инструкции.
Неизползваното лекарство и отпадъците, получени от това лекарство, трябва да се изхвърлят в съответствие с местните разпоредби.
07.0 Притежател на разрешението за търговия
Bristol-Myers Squibb / Pfizer EEIG, Bristol-Myers Squibb House,
Бизнес парк Uxbridge, Sanderson Road, Uxbridge, Middlesex
UB8 1DH
Великобритания
08.0 НОМЕР НА РАЗРЕШЕНИЕТО ЗА ПОТРЕБЕНИЕ
EU/1/11/691/001
041225018
EU/1/11/691/002
041225020
EU/1/11/691/003
041225032
EU/1/11/691/004
041225044
EU/1/11/691/005
041225057
EU/1/11/691/013
041225133
EU/1/11/691/015
041225158
09.0 ДАТА НА ПЪРВО РАЗРЕШЕНИЕ ИЛИ ПОДНОВЯВАНЕ НА РАЗРЕШЕНИЕТО
Дата на първо разрешаване: 18 май 2011 г.
10.0 ДАТА НА ПРЕГЛЕД НА ТЕКСТА
Февруари 2015 г.






.jpg)