Гестационен захарен диабет (GDM)
За гестационен захарен диабет имаме предвид всяка форма на глюкозна непоносимост (и от всякаква степен), която възниква В месечен цикъл от бременност (оттук и синонимът „захарен диабет“); гестационният диабет се среща по -често между 10 -та и 14 -та седмица от бременността и много често се дължи на a захарен диабет тип 2, предизвикан от метаболитни промени, характерни за самата бременност.

NB. Гестационният диабет много често се свързва с фамилна анамнеза за захарен диабет тип 2.
Гестационният диабет е доста често срещано болестно състояние, което не бива да се подценява; в допълнение към "превръщането в хронична форма", влошаващо здравословното състояние на майката дори след раждането, гестационният диабет може да компрометира развитието на плода до степен да причини неонатална смърт. И" така приспадане на това на контрол на рисковите фактори, проследяване на стойностите на бременността и ранна диагностика гестационен диабет са предпазни мерки, необходими за намаляване на заболеваемостта.
Рискови фактори за гестационен диабет: затлъстяване, фамилна анамнеза за захарен диабет, гликозурия, предшестващ гестационен диабет и възраст> 25 години.
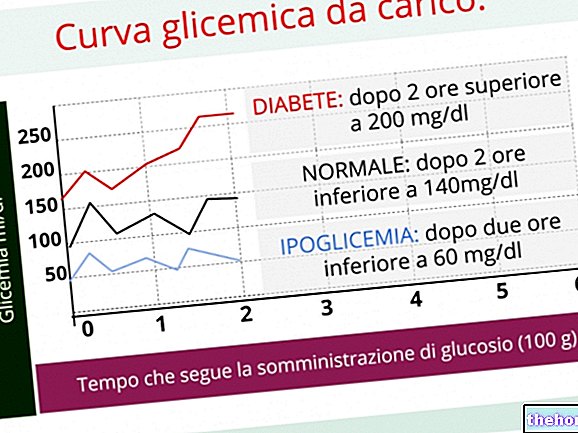
При бременност е нормално да настъпи известно намаляване на глюкозния толеранс, започвайки от 3 -ия месец; за да се провери дали промяната е физиологична, а не патологична, е необходимо бременната жена да започне процес на скрининг гликемичен чрез "50g глюкозен тест", който, ако е успешен, изисква допълнително изследване с "100g глюкозен тест".
NB. Гестационен диабет (който възниква по време на бременност) ТРЯБВА да бъде добре диференциран от този ПРЕДИ зачеването (следователно вече присъстващ преди бременността), по -добре дефиниран като "захарен диабет по време на бременност".
Диета
Не е лесно да обобщим в няколко реда насоките за добро и здравословно хранене по време на бременност (още по -важно в случай на гестационен диабет); Затова ще се опитаме да бъдем изчерпателни, но в същото време конкретни, като се занимаваме главно с енергийните аспекти и разпределението на макроелементите.
Нека започнем, като уточним това, ако първо разпознаем сред рисковите фактори затлъстяване, за да се сведе до минимум появата и влошаването на гестационния диабет, това е преди всичко необходимо нормализиране на телесното тегло ПРЕДИ ранна бременност. Това може да се приложи в „планирана“ ситуация, като се помни, че: за да отслабнете, докато сте здрави, е необходимо да сваляте НЕ повече от 3 кг на месец (ерго, максимум 36 кг годишно.) От това следва, че при обект със затлъстяване нормализирането на теглото с цел намаляване на риска от гестационен диабет може да изисква забележимо отлагане на самата бременност.
Дори по време на бременност е ФУНДАМЕНТАЛНО да се следи (по-добре, ако е седмично) наддаване на тегло; наддаване на тегло за бременни със затлъстяване (с наднормено тегло (7-11,5 кг), нормално тегло (11,4-16 кг) или с поднормено тегло 12, 5-18 кг) ... но това не означава, че по време на бременността трябва да настъпи обща загуба на тегло, тъй като това би попречило на правилното развитие на нероденото дете!
Калоричните нужди на пациент с диабет гравидарум (средно) НЕ трябва да надвишават 30-32 kcal за всеки килограм желано физиологично телесно тегло; следователно, ОТ 2-ри МЕСЕЦ нататък, бременната жена трябва да приема енергийно-дневно количество, пропорционално на нейното състояние на хранене: за затлъстяване или наднормено тегло това е + 200kcal / ден, за субект с нормално тегло е + 300kcal / ден и за обект с наднормено тегло е + 365kcal / ден.
NB. В случай, че бременната жена трябва да остане в пълна почивка (полу-легло), за субекти със затлъстяване или наднормено тегло калоричният излишък трябва да бъде около 100 kcal / ден.
В случай на гестационен диабет, протеиновата част от диетата остава непроменена: желателно е около 13% от общите ккал + 6 g, или 1,3-1,7 g на kg физиологично телесно тегло. Липидната част е дори пропорционално равна на нормалната, тоест 25% от общите ккал, дори ако при диабетици, отколкото при здрави, би било препоръчително нивата на наситените мазнини да се поддържат на 7-10% и благоприятстват приема на повече. мононенаситени и незаменими мастни киселини (ω ‰ 3 = 0,5% от ккал тота и ω ‰‰ 6 = 2% от ккал тот).
Преди да се обърнем към оценката на въглехидратите в храната, напомняме, че захарният диабет е метаболитно заболяване, което предизвиква намален глюкозен толеранс и често намалена секреция на инсулин, поради което при хранителната терапия е изключително важно да се оцени:
- Гликемичното натоварване на 6 -те дневни хранения
- Гликемичният индекс на храните.
за жалост НЕ е възможно да се разгражда прекомерно частта от общите въглехидрати, тъй като те са необходими за енергийните процеси на плода, но е Така или иначе желателно е те да се намалят до минимум за подпомагане на възстановяването на a задоволително метаболитно състояние.
Ако при здрав и заседнал субект хранителната разграждане е приблизително: 13% протеини, 25-30% липиди и 62-57% въглехидрати ... бременна жена става 13% + 6g протеин, 25-30% липиди и това, което остава въглехидрати. Според мен, в допълнение към предпочитането на храни с най-нисък гликемичен индекс, при гестационен диабет е от съществено значение да се намали частта от прости въглехидрати "до костите" (не повече от 8-10%, срещу 12% от здравия субект) и увеличете приема на мазнини и протеини до горната граница на препоръчаното. Нека вземем пример:
Бременна с гестационен диабет, 6 -ти месец, ИТМ 29,4 за тегло 78 кг (физиологично тегло 55 кг)
- Енергийна нужда 32kcal * 55kg (желано тегло) = 1760kcal (което съответства на нормалната енергия + 200kcal на бременността при наличие на наднормено тегло).
- Протеини, два метода за изчисление:
- (13% от 1760) + 6g = 63.2g
- 1,3 g * kg физиологично тегло / енергиен коефициент на протеин = 71,5 g
В този случай, за да сведем общата въглехидратна квота до минимум, избираме втория метод!
NB. Избран е коефициент 1,3, но както вече беше посочено по -горе, е възможно да се достигне дори 1,7 g / kg желано физиологично телесно тегло.
- Липиди: между 25% и 30%, ние избираме 30%, за да сведем общото количество въглехидрати до минимум, с простата предпазна мярка за поддържане на наситените мазнини на 7-10% и драстично увеличаване на дела на есенциалните и мононенаситените мазнини (задължение на диетологът):
30% от 1760kcal / липиден енергиен коефициент = 58.7g
- ОБЩО количество въглехидрати: изчислено върху останалата енергия, като се изключат липидите и протеините от общия прием:
1760 ккал - протеинова енергия (286 ккал) - енергия на мазнини (528 ккал) / въглехидратен енергиен коефициент = 252 г
NB. Делът на простите въглехидрати трябва да остане около 8-10% (задача на диетолога).
Очевидно няма намерение тази „статия“ да опрости или предостави необходимите инструменти за съставяне на диетата на гестационен диабет, концепциите, които трябва да се вземат предвид, са много повече и това представлява сложна работа дори за професионалистите. риск, смятам, че може да е полезно да имате общ преглед на реалните нужди, отнасящи се до разстройство, толкова широко разпространено и толкова сериозно, колкото гестационния диабет.
Библиография:
- СХЕМЕН ДИАБЕТ: Диагностични и терапевтични критерии: актуализация - C. M. Rotella, E. Mannucci, B. Cresci - ВИЖ Флоренция - страница 43:45
- Ръководство за клинично хранене - R. Mattei - Medi Care - Franco Angeli - страница 407: 409.
Други статии на тема „Диета и гестационен диабет“
- Гестационен диабет: рискове, превенция, лечение
- Гестационен диабет
- Гестационен диабет: рискове, превенция, лечение