След белодробна трансплантация
Получателите след белодробна трансплантация се лекуват с три вида лекарства против отхвърляне (имуносупресори). Това са: циклоспорин или такролимус, азатиоприн или микофенолат, мофетил И преднизолон. Тогава в повечето центрове пациентите получават следоперативна профилактика срещу цитомегаловирусна (CMV) инфекция с антивирусни лекарства.

Проследяването (строг контрол на операцията) след белодробна трансплантация е изключително сложно и изисква високо ниво на сътрудничество от страна на пациента. Основната цел е да се избегнат, разпознаят и лекуват всички усложнения предварително. Освен сътрудничеството на пациента, редовни прегледи, контакт с центъра за трансплантации, рентгенови снимки на гръдния кош, лабораторни изследвания, белодробни функционални тестове и бронхоскопии също са от съществено значение. В началната фаза белодробната функция обикновено се подобрява непрекъснато и достига плато (фаза на състоянието) след около 3 месеца. След това стойностите варират само леко. Намаляването на стойността на белодробната функция с повече от 10% може да е показателно за сериозен проблем като отхвърляне, инфекция, запушване на дихателните пътища или обструктивен бронхиолитичен синдром (BOS). За да се диагностицира усложнение при трансплантация по -рано, някои центрове препоръчват да се оцени спирометрията у дома: пациентът всъщност е изписан със спирометър, издаден от болницата, и има задачата да проверява спирометрията си два пъти на ден и да се свърже с центъра в случай, че това беше ненормално.
Дисфункция на органите след трансплантация
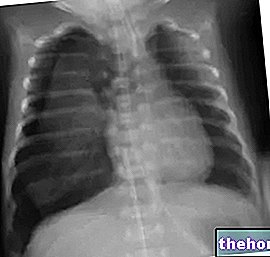
В началната фаза на белодробна трансплантация може да има дисфункция на трансплантирания орган (инициализирана като PGD), характеризираща се с дифузни и видими белодробни инфилтрации, но не винаги, с конвенционална компютърна томография и, само ако е многобройна и тежка, с рентгенография на сандъка.
PGD се среща при 11-60% от пациентите; развитието му в ранния следоперативен период би повлияло неблагоприятно на тяхната дългосрочна преживяемост. Изследователите установяват, че PGD, в най-тежката си форма, излага пациентите на висок риск от смъртност след трансплантация, следователно е необходимо да се увеличи периодът на интензивно лечение и дните на постоперативна хоспитализация в болница.
За оценката, класификацията и дефиницията на PGD много учени смятат, че биха могли да използват нова компютърна томография с висока разделителна способност, наречена HRCT (компютърна томография с висока разделителна способност) или MSCT (многосекционна компютърна томография), която може да извършва томографски сканирания ( т.е. да сканира и представя, благодарение на рентгеновите лъчи, изключително тънки "филийки" на части от човешкото тяло) с висока разделителна способност. Употребата му е тествана и одобрена в проучвания за кистозна и белодробна фиброза, както и за хроничен обструктивен бронхит със или без белодробен емфизем, при който се е доказал като изключително полезен инструмент за характеризиране на заболяването.
Въпреки това, използването на тази нова машина на PGD все още не е достатъчно тествано за наблюдение на първата фаза, най -критичната, след белодробна трансплантация, дори ако резултатите изглеждат обещаващи и се очаква в най -близко бъдеще да Всъщност аномалиите на белодробната структура, видими при CT сканирането, са тясно свързани с тежестта на заболяването и затова се препоръчва да се обмисли използването на HRCT за оценка на PGD. Самолетът за сканиране с HRCT (или MSCT), който планирате да използвате след трансплантация, е показан в Таблица 2.
Доказано е, че дори и най-малките дихателни пътища могат да бъдат оптимално визуализирани с помощта на тази техника, благодарение на способността на машината да произвежда наслагвания на скенер с висока разделителна способност от 0,5 мм до 1-2 мм дебелина. Цял гръден кош. Предимствата на HRCT са представени от факта, че Налични са дори малки детайли и способността да се разграничават участъци от белодробния паренхим, които показват различни патологични картини.Потенциален недостатък обаче дава експозицията на пациентите на високи дози радиация.
Таблица 2 - MSCT равнина на сканиране
Първи MSCT: Трети ден след белодробна трансплантация: По това време се очакват големи белодробни промени.
Втори MSCT: Четиринадесети ден след трансплантацията. Биопсиите ще бъдат направени преди сканирането, за да се избегнат артефакти. Повечето пациенти с PGD ще имат нормална рентгенова снимка на гръдния кош, докато при MSCT ще се наблюдават ясни морфологични промени в белодробната тъкан.
Трети MSCT: Три месеца след трансплантацията: Повечето пациенти са постигнали стабилна белодробна функция, почти максимално постижимата след трансплантацията. По този начин на този етап рискът от развитие на PGD вече е остарял.
Четвърти MSCT: Дванадесет месеца след трансплантацията. Пациентите ще бъдат сравнително стабилни, така че всички промени, открити в белите дробове по това време, най -вероятно ще бъдат хронични.
Други статии на тема „Белодробна трансплантация - следоперативен мониторинг“
- Белодробна трансплантация: индикации, хирургични техники и резултати
- Белодробна трансплантация


.jpg)