Общ за различни патологии, нефротичният синдром е клинична картина, характеризираща се с:
- наличие на протеин в урината (протеинурия), който става пенест
- намаляване на количеството протеин в кръвта (диспротидемия с хипоалбуминемия)
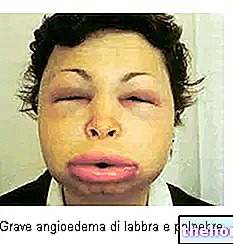
- поява на генерализирано подуване (оток), първоначално по лицето, след което се разпростира върху други части на тялото, като краката, глезените и корема
Често има и:
- Хиперлипидемия (предимно повишен общ холестерол или дори триглицеридемия)
- Хиперкоагулация на кръвта: риск от тромбоемболия
За да може да се говори за нефротичен синдром, наличието на протеини в урината трябва да има гломерулен произход, т.е. да бъде израз на сериозно изменение на пропускливостта на гломерулната капилярна стена.
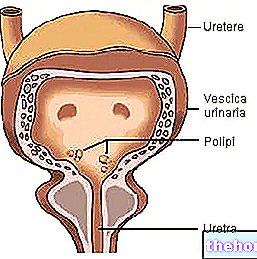
Бъбречният гломерул и бъбречните функции
Нефронът е функционалната единица на бъбрека, тоест най -малката анатомична формация, способна да изпълнява всички функции, на които е възложен органът. Всеки от приблизително два милиона нефрона, присъстващи във всеки от двата бъбрека, е разделен на два компонента:
- бъбречно или Malpinghi корпускула (гломерул + капсула на Боуман): отговаря за филтрацията
- тръбна система: отговаря за реабсорбцията и секрецията
които изпълняват три основни процеса:
- филтрация: възниква в гломерулите, високо специализирана капилярна система, която позволява преминаването на всички малки молекули на кръвта, противопоставяйки се само на преминаването на по -големи протеини и корпускуларни елементи (червени, бели кръвни клетки и тромбоцити). По -големите протеини не преминават през физически проблеми, по -малките се отхвърлят поради наличието на отрицателни електрически заряди
- реабсорбция и секреция: те се появяват в тръбната система с цел реабсорбиране на прекомерно филтрирани вещества (например глюкоза, която тялото не може да си позволи да губи с урината) и за увеличаване на отделянето на филтрираните по недостатъчен начин
При наличие на нефротичен синдром се наблюдава загуба на селективност на гломерулната бариера както за молекулярните размери, така и за електрическия заряд: следователно, важни количества протеини се губят с урината.
Симптоми
Отокът е най -характерният симптом и клиничен признак на нефротичния синдром.
Подкожно и меко, първоначално локализирано в периорбиталната област, особено сутрин, след това отокът има тенденция да се разпространява в други области, като задната част на краката, пресакралната област и корема, или да се генерализира (анасарка) с асцит и плеврален излив и / или перикардиален. Еволюцията на оток е забележима чрез ежедневната оценка на телесното тегло: колкото повече се увеличава, толкова по -голямо е натрупването на течности в интерстициалните пространства.
Пенообразуването в урината е признак на протеинурия. Тъмната урина с цвят на чай или кока-кола, от друга страна, е типична за нефротичния синдром, състояние, подобно на предишното, но също така характеризиращо се с загуба на червени кръвни клетки в урината.
Загубата на урината на протеини, по -специално на имуноглобулини, може да бъде свързана с "повишена чувствителност към инфекции. Пациентът може да се чувства слаб, астеничен, представящ кахектично само в най -тежките случаи и сега рядко.
Електрофорезата на серумните протеини показва, в допълнение към намаляването на албумина, увеличаване на α2 глобулини и Β глобулини.

Причини и класификация
В зависимост от произхода си, нефротичният синдром се разделя преди всичко на първичен и вторичен; в първия случай това е израз на бъбречни заболявания, във втория на системни заболявания или във всеки случай включващи други органи освен бъбреците.
Първични или първични форми на нефротичен синдром (диагнозата е хистологична и следователно изисква бъбречна биопсия):
- Гломерулопатия с минимална промяна
- Мембранозен гломерулонефрит
- Фокална сегментарна гломерулосклероза
- Мембрано-пролиферативен гломерулонефрит
Вторични форми на нефротичен синдром:
- Метаболитни заболявания: Захарен диабет; Амилоидоза
- Имунни заболявания: системен лупус еритематозус; Пурпура на Шонлайн-Хенох, нодозен полиартериит, синдром на Шегрен, саркоидоза
- Новообразувания: левкемии, лимфоми, множествен миелом; Карциноми (белия дроб, стомаха, дебелото черво, гърдата, бъбреците); Меланом
- Нефротоксичност: златни соли, пенициламин, нестероидни противовъзпалителни средства; литий, хероин
- Алергени: Ухапвания от насекоми; Ухапване от змия; Антитоксин серум
- Инфекциозни заболявания
- Бактериални: постинфекциозен гломерулонефрит; от инфектиран шунт; бактериален ендокардит, lue
- Вирусни: хепатит В и С, ХИВ, Epstein-Barr, Herpes zooster
- Протозои: малария
- Хелминти: шистозоми, филарии
- Ередо-фамилен: синдром на Алпорт, болест на Фабри
- Други: Токсемия на бременността (Прееклампсия); Злокачествена хипертония
При малки деца нефротичният синдром се причинява в 90% от случаите от гломерулонефрит с минимална лезия или фокална и сегментарна гломерулосклероза. Този процент пада до 50% при деца над 10 години.
При възрастни нефротичният синдром най -често се причинява от мембранозен гломерулонефрит, последван от фокална и сегментарна гломерулосклероза и минимална промяна в честотата на гломерулонефрит. Около 30% от възрастните с нефротичен синдром имат системно заболяване (захарен диабет, амилоидоза, системен лупус еритематозус или рак, особено на дебелото черво или белия дроб).
В педиатрична възраст нефротичният синдром е по -често срещан сред мъжете, докато в зряла възраст честотата между двата пола е еднаква.
Как възникват симптомите и усложненията на нефротичния синдром?
Повишена пропускливост на стените на гломерулните капиляри
↓
Преминаване на протеин в урината (протеинурия)
↓
Намаляване на плазмените протеини (хипопротеинемия или хипопротидемия или хипоалбуминемия)
_______________________|_______________________
|
Намаляване на онкотичното или колоидно-осмотичното кръвно налягане
↓
Поява на масивен оток + хиповолемия
↓
Намаляване на бъбречния кръвен поток
↓
Повишена секреция на ренин с активиране на системата ренин-ангиотензин и повишено освобождаване на алдостерон
↓
задържане на сол и вода и влошаване на отока
+ възможна лека хипертония + увеличаване на скоростта на гломерулна филтрация
↓
износване на нефроните поради функционално претоварване
|
Повишен компенсаторен синтез на липопротеини в черния дроб + загуба на урина от някои фактори, които регулират липидния метаболизъм
↓
Хиперлипидемия (повишени плазмени триглицериди, LDL и VLDL стойности)
↓
Липидурия (повишена концентрация на липиди в урината)
+ Повишен сърдечно -съдов риск с ускорена атеросклероза
При наличието на нефротичен синдром, основният протеин, открит в урината, е албумин (селективна протеинурия); обаче други плазмени протеини (неселективна протеинурия), като трансферин, инхибитори на коагулацията и хормонални носители също могат да присъстват в различна степен; загубата на тези елементи обяснява възможните усложнения на заболяването (недохранване, инфекции, тромбоза, анемия, слабост). Например, в отговор на намаляването на плазмените протеини, черният дроб произвежда голямо количество фибриноген. Ако добавим към това бъбречната загуба на антитромбин III и други антикоагулантни фактори се появява картина на хиперкоагулация, която често се среща при нефротичния синдром. Усложнение на хиперкоагулацията е възможната тромбоза на бъбречната вена, в допълнение към генерализираното повишаване на сърдечно -съдовия риск. Загуба на трансферин вместо това улеснява анемията, докато намаляването на IgG и някои фактори на Допълнението, подобно на Properpin, повишава чувствителността към инфекции. Липсата на глобулин, който свързва холекалциферола, води до „промяна на метаболизма на витамин D3 с намалена чревна абсорбция на калций и вторичен хиперпаратиреоидизъм.
Терапия
Изборът на терапия очевидно зависи от заболяването, чийто нефротичен синдром е последица и израз.
По принцип лечението включва прилагане на диуретични лекарства, вероятно свързани с инфузията на човешки албумин; този подход е насочен към намаляване на отока. Сред лекарствата, полезни за противодействие на протеинурията, са АСЕ инхибиторите, особено показани в случай на нефротичен синдром, свързан с хипертония Всички промени в липидния метаболизъм могат да бъдат коригирани чрез прием на лекарства за понижаване на липидите, като статини. Повишеният тромботичен риск може да бъде коригиран с помощта на антикоагуланти. Ако нефротичният синдром е израз на възпалителни заболявания или автоимунна етиология, пациентът може да се възползва от имуносупресивни лекарства (циклоспорин) и стероидни противовъзпалителни лекарства (кортикостериди).
Това е свързано с почивка на легло, глобално ограничаване на приема на течности, прием на диета с ниско съдържание на натрий и ниско съдържание на мазнини и въздържане от лекарства, които могат да влошат увреждането на бъбреците, свързано с нефротичен синдром (контрастни вещества, антибиотици и НСПВС, като напр. ибупрофен, напроксен и целекоксиб).
















.jpg)