Откакто започна да се използва в терапията през 20 -те години на миналия век, инсулинът постепенно трансформира диабета от смъртоносна болест в лечимо състояние с нарастваща лекота. Първоначално са били използвани говежди и свински форми, с важен риск от сенсибилизация и алергични реакции, но от 80 -те години на миналия век започва да се разпространява много чист инсулин, идентичен с човешкия. Това протеиново вещество се произвежда от генетично модифицирани бактериални щамове, за да му даде способността да синтезира човешки инсулин. Благодарение на допълнителното усъвършенстване на фармацевтичните техники, днес диабетикът разполага с различни видове инсулини: ултра бързи аналози (инсулин лиспро и аспарт), бързи (или нормални), полубавни, NpH, бавни, ултратънки и различни предварително смесени комбинации от предишните.Всичко благодарение на "простата" модификация на някои части от протеиновата структура на човешкия инсулин, произвеждани от бактерии. Отличителните белези на различните видове инсулин са по същество три:
- време на латентност (интервал между приложението и началото на хипогликемичния терапевтичен ефект);
- пиково време (интервал между приложението и максимален хипогликемичен ефект);
- продължителност на действие (интервал между приложението и изчезване на хипогликемичния ефект).


За да научите повече: Пълен списък на статии на сайта, посветени на лекарства на базата на инсулин
Изключително бърз инсулин
Свръхбързите аналози (инсулин лиспро и аспарт) влизат в действие 10-15 минути след инжектирането, достигат максимум след 30-60 минути и продължават около четири часа. Тези характеристики ги правят идеални за едновременно приемане с храна и позволяват на диабетика да се изправи внезапни и неочаквани промени в обичайния му начин на живот.
Бърз инсулин
Бързият (или нормален) инсулин има половинчасова латентност, достига максимум за два до четири часа и отшумява след четири до осем часа. Използва се преди хранене за контролиране на хипергликемията, която следва приема на храна, и за бързо понижаване на нивото на кръвната захар, когато стане твърде високо.
Полубавен инсулин
Полубавният инсулин влиза в действие след един до два часа, достига пик в рамките на два до пет часа и е неактивен след осем до дванадесет часа. Подобно на предишния, той се използва за контрол на постпрандиална хипергликемия и често се свързва с бавен инсулин.
NpH инсулин
Инсулин NpH (неутрален протамин Hagedorn) съдържа вещество (протамин), което забавя неговото действие; по този начин латентността достига два до четири часа, пикът настъпва шест до осем часа след инжектирането и общата продължителност достига 12-15 часа. Обикновено две инжекции на ден позволяват достатъчен гликемичен контрол.
Бавен инсулин
Бавният инсулин, който съдържа цинк, има характеристики, доста сходни с Nph: латентност от един до два часа, пик 6-12 часа и продължителност 18-24 часа. Подобно на предишния, теоретично позволява задоволителен гликемичен контрол. две инжекции на ден.
Изключително бавен инсулин
Свръхбавният инсулин съдържа по-голямо количество цинк, което допълнително забавя действието му.Така латентността се повишава до четири до шест часа, а пикът до осем до петнадесет часа, докато изчезването на ефекта настъпва след 18-24 часа. Поради тази причина е достатъчна само една инжекция на ден, която се свързва с малки дози бърз инсулин (напр. Преди хранене).
Инсулин гларжин
Съществува и аналог на ултрабавен човешки инсулин, наречен инсулин гларгин, който има латентност от четири до шест часа, продължава повече от 24 часа и се характеризира с отсъствието на пика (с други думи, неговата активност остава постоянна за продължителност на действие) .При някои пациенти еднократна инжекция на този продукт на ден постига добър гликемичен контрол.
Предварително приготвени инсулинови смеси
Готовите смеси (най-често срещаните са NpH: нормални в съотношение 70:30 или 50:50) имат средна латентност от половин час, пиково време, което варира според формулировката и продължителност на действие до 18- 24. часа. Използването им ви позволява да персонализирате максимално инсулиновата терапия.
Кой и колко инсулин да използвате?
За човек с диабет терапевтичното количество инсулин зависи от различни фактори, като възраст, тегло, движение, остатъчна функционална активност на В клетките на панкреаса и количеството храна, усвоена през деня.

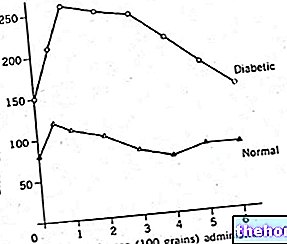
Чисто като индикация, трябва да се използват толкова единици инсулин на ден, колкото теглото на индивида; този параметър, както и комбинацията от различните инсулинови препарати, зависи от терапевтичния избор, препоръчан от лекаря. Физиологична тенденция на инсулин при здрав човек (щракнете върху изображението за уголемяване), характеризиращо се с "базално" ниво (което има функцията да регулира производството на глюкоза от черния дроб) и с пикове по време на хранене. Този модел се възпроизвежда приблизително чрез комбиниране на бързодействащ инсулин (за управление на повишените нива на кръвната захар по време на хранене, с инжектиране точно преди всяко хранене) с бавнодействащ инсулин (за управление на производството на глюкоза при условия на гладно). пациентът, който ще трябва да се научи как да инжектира инсулин (също така начинът, по който се извършва инжектирането, е важен за добрия гликемичен контрол), да се справи с извънредни ситуации, да спазва схемата, да следи кръвната захар няколко пъти на ден и да отбелязва промените, докладване на лекаря за всички симптоми на хипогликемия / хипергликемия или промени в поведенческите навици.
Инсулиновите помпи
Спринцовките за еднократна употреба и предварително поставените писалки (с които е възможно да се извършат повече инжекции, като се замени само иглата) сега се поддържат от така наречените инсулинови помпи.Тези устройства позволяват подкожна инфузия на лекарството 24 часа в денонощието, чрез свързан катетър към контролиран инсулинов резервоар.от компютър (за базална секреция) и от самия пациент за "болусна инфузия" (по -големи количества инсулин по време на хранене, богато на въглехидрати или епизоди на неочаквана хипергликемия).

.jpg)





.jpg)