Общност
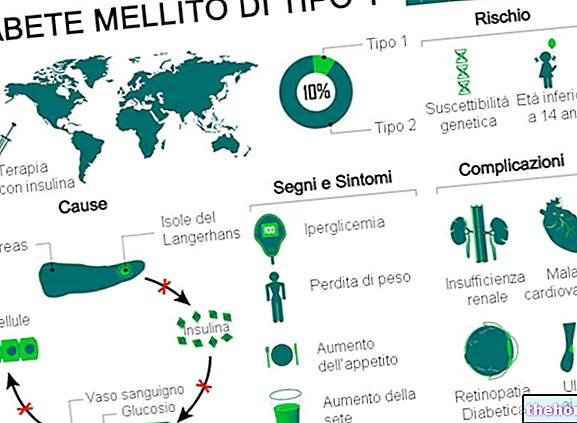
Захарният диабет тип 1 е метаболитно разстройство, причинено от липса (или тежка недостатъчност) на инсулин, хормон, произвеждан от панкреаса.
Класическите симптоми се отнасят главно до повишено уриниране, жажда и апетит и загуба на тегло.

Основните причини за тази автоимунна реакция са слабо разбрани; се предполага, че те могат да бъдат от генетичен тип или от ендогенен или екзогенен стрес.
Основният тест, който позволява да се диагностицира захарен диабет тип 1 и да се разграничи от диабет тип 2, се основава на търсенето на автоантитела, участващи в автоимунната реакция.
За да живее, диабет тип 1 изисква прилагане на екзогенен инсулин, който е синтетична форма на хормона, подобна на естествената.Тази терапия трябва да се спазва за неопределено време и като цяло не нарушава нормалните ежедневни дейности. Всички диабетици тип 1 са обучени и обучени за самостоятелно управление на инсулиновата лекарствена терапия.
Ако не се лекува, захарният диабет тип 1 причинява различни сериозни усложнения, както остри, така и хронични. Други усложнения на захарен диабет тип 1 имат съпътстващ характер и се основават главно на хипогликемия, причинена от прилагането на прекомерна доза инсулин.
Захарният диабет тип 1 представлява 5-10% от общите случаи на диабет в световен мащаб.
Панкреас и захарен диабет тип 1
Кратко анатомо-функционално припомняне
Панкреасът е жлезист орган, който се намесва, като поддържа храносмилателната система и ендокринната система на гръбначните животни.
При хората се намира в коремната кухина, зад стомаха.
Това е ендокринна жлеза, която произвежда няколко важни хормона, включително инсулин, глюкагон, соматостатин и полипептид на панкреаса.
Той също играе екзокринна роля, тъй като отделя храносмилателен сок, съдържащ специфични ензими за усвояването на въглехидратите, протеините и липидите в химуса.
При захарен диабет тип 1 се нарушава само ендокринната функция на инсулина.
Патофизиология
Тип 1 (известен също като T1D) е форма на захарен диабет, причинена от автоимунно увреждане на бета -клетките на панкреаса. Веднъж повредени, тези клетки вече не произвеждат инсулин, без значение какви са рисковите фактори и причинителите.
В миналото захарният диабет тип 1 е бил наричан също инсулинозависим или ювенилен диабет, но днес тези определения се считат за фундаментално неправилни или непълни.
Отделните причини за захарен диабет тип 1 могат да бъдат свързани с различни патофизиологични процеси, които от своя страна унищожават бета -клетките на панкреаса. Процесът протича през следните стъпки:
- Набиране на автореактивни CD4 помощни Т клетки и цитотоксични CD8 Т клетки
- Набиране на автоантитела B
- Активиране на вродената имунна система.

Причини
Причините за захарен диабет тип 1 са неизвестни.
Направени са няколко обяснителни теории и причините може да са една или повече от тези, които ще изброим:
- Генетично предразположение
- Наличие на диабетогенен активатор (имунен фактор)
- Излагане на антиген (например вирус).
Генетика и наследяване
Захарният диабет тип 1 е заболяване, включващо повече от 50 гена.
В зависимост от локуса или комбинацията от локуси, заболяването може да бъде: доминантно, рецесивно или междинно.
Най -силният ген е IDDM1 и се намира на хромозома 6, по -точно в областта на оцветяване 6p21 (МНС клас II). Някои варианти на този ген увеличават риска от намалена характеристика на хистосъвместимост тип 1. Те включват: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 и DQB1 0201, които са по -често срещани в популациите на Европа и Северна Америка. Забележително е, че някои изглежда играят защитна роля.
Рискът от развитие на захарен диабет тип 1 при едно дете е:
- 10%, ако бащата е засегнат
- 10%, ако братът е засегнат
- 4%, ако майката е засегната и е била на 25 или по -млада по време на раждането
- 1%, ако майката е засегната и е била над 25 към момента на раждането.
Фактори на околната среда
Факторите на околната среда влияят върху проявата на захарен диабет тип 1.
За монозиготни близнаци (които имат едно и също генетично наследство), когато единият от двамата е засегнат от болестта, другият има само 30-50% шанс да се прояви. Това означава, че в 50-70% от случаите болестта атакува само един от двата еднояйчни близнаци. Така нареченият индекс на съгласуваност е по-малък от 50%, което предполага МНОГО важно „влияние върху околната среда.
Други фактори на околната среда се отнасят до жилищния район. Някои европейски райони, в които живеят кавказките популации, имат 10 пъти по -висок риск от начало в сравнение с много други. В случай на преместване опасността изглежда се увеличава или намалява в зависимост от страната на местоназначение.
Ролята на вирусите
Теория за причините за появата на захарен диабет тип 1 се основава на намесата на вирус. Това би задействало имунната система, която по все още загадъчни причини в крайна сметка атакува и бета -клетките на панкреаса.
Вирусното семейство Коксаки, към който принадлежи вируса на рубеола, изглежда е включен в този механизъм, но доказателствата все още не са достатъчни, за да го докажат. Всъщност тази чувствителност не засяга цялото население и само някои индивиди, засегнати от рубеола, развиват захарен диабет тип 1.
Това предполага известна генетична уязвимост и не е изненадващо, че е установена наследствената тенденция на определени HLA генотипове. Въпреки това, тяхната връзка и автоимунен механизъм остават неразбрани.
Химикали и лекарства
Някои химикали и някои лекарства избирателно унищожават клетките на панкреаса.
The пиринурон, родентицид, пуснат през 1976 г., селективно унищожава бета -клетките на панкреаса, причинявайки захарен диабет тип 1. Този продукт е изтеглен от повечето пазари в края на 70 -те години, но не навсякъде.
Там стрептозотоцин, антибиотик и противораково средство, използвано в химиотерапията при рак на панкреаса, убива бета -клетките на органа, като го лишава от ендокринната способност за инсулин.
Симптоми
Класическите симптоми на захарен диабет тип 1 включват:
- Полиурия: прекомерно уриниране
- Полидипсия: повишена жажда
- Ксеростомия: сухота в устата
- Полифагия: повишен апетит
- Хронична умора
- Неоправдано отслабване.
Остри усложнения
Много диабетици тип 1 се диагностицират в началото на някои усложнения, характерни за заболяването, като:
- Диабетна кетоацидоза
- Некетотична хиперосмоларно-хипергликемична кома.
Диабетна кетоацидоза: как протича?
Кетоацидозата при захарен диабет тип 1 възниква поради натрупването на кетонни тела.
Това са метаболитни отпадъци, предизвикани от консумацията на мазнини и аминокиселини за енергийни цели. Това обстоятелство се проявява с липсата на инсулин и последващия дефицит на глюкоза в тъканите.
Признаците и симптомите на диабетна кетоацидоза включват:
- Ксеродерма: суха кожа
- Хипервентилация и тахипнея: дълбоко и бързо дишане
- Сънливост
- Болка в корема
- Той се дръпна.
Некетотична хиперосмоларно-хипергликемична кома
Много често задействан от „инфекция или приемане на лекарства в присъствието на захарен диабет тип 1, той има смъртност до 50%.
Патологичният механизъм осигурява:
- Прекомерна гликемична концентрация
- Интензивна бъбречна филтрация за екскреция на глюкоза
- Липса на рехидратация.
Често се проявява с поява на фокални или генерализирани припадъци.
Хронични усложнения
Дългосрочните усложнения на захарен диабет тип 1 са свързани главно с макро и микро ангиопатии (усложнения на кръвоносните съдове).
Усложненията при лошо управляван захарен диабет тип 1 могат да включват:
- Съдови заболявания на макроциркулацията (макроангиопатии): инсулт, миокарден инфаркт
- Съдови заболявания на микроциркулацията (микроангиопатии): ретинопатии, нефропатии и невропатии
- Други, свързани или несвързани с горното: диабетна бъбречна недостатъчност, чувствителност към инфекции, ампутация на диабетно стъпало, катаракта, инфекции на пикочните пътища, сексуална дисфункция и др.
- Клинична депресия: в 12% от случаите.
Патологичната основа на макроангиопатиите е тази на атеросклерозата.
Въпреки това, сърдечно -съдовите заболявания и невропатията също могат да имат автоимунна основа. За този вид усложнения жените имат 40% по -висок риск от смърт от мъжете.
Инфекции на пикочните пътища
Хората със захарен диабет тип 1 показват повишен процент инфекции на пикочните пътища.
Причината е дисфункция на пикочния мехур, свързана с диабетна нефропатия. Това може да причини намаляване на чувствителността, което от своя страна води до увеличаване на задържането на урина (рисков фактор за инфекции).
Сексуална дисфункция
Сексуалната дисфункция често е резултат от физически фактори (като увреждане на нервите и / или лоша циркулация) и психологически фактори (като стрес и / или депресия, причинени от изискванията на заболяването).
- Мъже: най -честите сексуални проблеми при мъжете са ерекция и еякулация (ретроградно усложнение).
- Жени: Статистическите проучвания показват наличието на значителна връзка между захарния диабет тип 1 и сексуалните проблеми при жените (въпреки че механизмът е неясен). Най -честите дисфункции включват намалена чувствителност, сухота, трудности / невъзможност за постигане на оргазъм, болка по време на секс и намалено либидо.
Диагностика
Захарният диабет тип 1 се характеризира с повтаряща се и персистираща хипергликемия, която може да бъде диагностицирана с едно или повече от следните изисквания:
- Кръвна глюкоза на гладно, равна или по -голяма от 126 mg / dL (7,0 mmol / L)
- Кръвна глюкоза, равна или по -голяма от 200 mg / dl (11,1 mmol / L), 2 часа след перорално приложение на перорално натоварване, равно на 75 g глюкоза (тест за глюкозен толеранс)
- Симптоми на хипергликемия и диагностично потвърждение (200 mg / dL или 11,1 mmol / L)
- Гликиран хемоглобин (тип A1c), равен или по -голям от 48 mmol / mol.
NB. Тези критерии се препоръчват от Световната здравна организация (СЗО).
Дебют
Около ¼ от хората със захарен диабет тип 1 започват с диабетна кетоацидоза. Това се определя като „метаболитна ацидоза, причинена от“ увеличаването на кетонните тела в кръвта; това увеличение от своя страна се дължи на изключителното използване на енергия на мастни киселини и аминокиселини.
По -рядко захарният диабет тип 1 може да започне с хипогликемичен колапс (или кома). Това се дължи на прекомерното производство на инсулин в няколко минути преди окончателното прекъсване.Това е доста опасно обстоятелство.
Диференциална диагноза
Диагнозата на други видове диабет възниква при различни обстоятелства.
Например, с обикновен скрининг, със случайно откриване на хипергликемия и чрез разпознаване на вторични симптоми (умора и зрителни смущения).
Диабетът тип 2 често се идентифицира късно за началото на дългосрочни усложнения, като например: инсулт, миокарден инфаркт, невропарии, язви на краката или затруднено заздравяване на рани, проблеми с очите, гъбични инфекции и раждане, страдащи от макрозомия или хипогликемия.
Положителният резултат, при липса на недвусмислена хипергликемия, във всеки случай трябва да бъде потвърден чрез повторение на положителен резултат.
Диференциалната диагноза между захарен диабет тип 1 и тип 2, и двете характеризиращи се с хипергликемия, засяга главно причината за метаболитното увреждане.
Докато при тип 1 има значително намаляване на инсулина поради разрушаване на бета -клетките на панкреаса, при тип 2 има инсулинова резистентност (липсва при тип 1).
Друг фактор, характеризиращ захарния диабет тип 1, е наличието на антитела, насочени към унищожаване на бета -клетките на панкреаса.
Откриване на автоантитела
Доказано е, че появата в кръвта на автоантитела, свързани със захарен диабет тип 1, може да предскаже началото на заболяването още преди хипергликемия.
Основните автоантитела са:
- Автоантитела на островни клетки
- Инсулинови автоантитела
- Автоантитела, насочени към 65 kDa изоформа на декарбоксилаза на глутаминова киселина (GAD),
- Тирозин-фосфатазни анти-IA-2 автоантитела
- Цинков транспортер 8 автоантитела (ZnT8).
По дефиниция диагнозата диабет тип 1 НЕ МОЖЕ да бъде поставена преди появата на симптомите и клиничните признаци. Появата на автоантитела обаче все още може да очертае състояние на "латентен автоимунен диабет".
Не всички субекти, които показват едно или някои от тези автоантитела, развиват захарен диабет тип 1. Рискът се увеличава с увеличаването им; например при три или четири различни вида антитела се достига ниво на риск от 60-. 100%.
Интервалът от време между появата на автоантитела в кръвта и появата на клинично диагностициран захарен диабет тип 1 може да бъде няколко месеца (кърмачета и малки деца); от друга страна, при някои индивиди това може да отнеме няколко години.
Само анализът на автоантитела срещу островни клетки изисква конвенционално имунофлуоресцентно откриване, докато останалите се измерват със специфични радиосвързващи тестове.
Профилактика и терапия
Захарният диабет тип 1 понастоящем не може да бъде предотвратен.
Някои изследователи твърдят, че това може да се избегне, ако се лекува правилно в латентната автоимунна фаза, преди имунната система да се активира срещу бета -клетките на панкреаса.
Имуносупресивни лекарства
Изглежда, че циклоспорин А, имуносупресивен агент, е в състояние да блокира унищожаването на бета клетките. Въпреки това, бъбречната му токсичност и други странични ефекти го правят изключително неподходящ за продължителна употреба.
Анти-CD3 антитела, включително теплизумаб и "отеликсизумаб, изглежда запазват производството на инсулин. Механизмът на този ефект вероятно се дължи на запазването на регулаторните Т клетки. Тези медиатори потискат активирането на имунната система, поддържат хомеостазата и толерантността към самоантигените. Продължителността на тези ефекти все още не е известна
Анти-CD20 антителата на ритуксимаб те инхибират В клетките, но дългосрочните ефекти не са известни.
Диета
Някои изследвания показват, че кърменето намалява риска от развитие на захарен диабет тип 1.
Приемът на витамин D от 2000 IU през първата година от живота е доказан като превантивен, но причинно -следствената връзка между хранителното вещество и болестта е неясна.
Децата с антитела срещу бета -клетъчни протеини, когато се лекуват с витамин В3 (РР или ниацин), показват драстично намаляване на честотата през първите седем години от живота.
Стрес и депресия
Психологическият стрес, свързан с начина на живот на диабет тип 1, е със значителни размери; не е изненадващо, че усложненията на тази патология включват също депресивни симптоми и тежка депресия.
За да се избегне това, има превантивни мерки, включително: упражнения, хобита и участие в благотворителни организации.
Инсулин
За разлика от захарен диабет тип 2, диетата и упражненията не са лек.
При ендокринна недостатъчност диабетиците тип 1 са принудени да инжектират инсулин подкожно или чрез изпомпване.
Днес инсулинът е синтетичен по природа; в миналото са били използвани хормони от животински произход (говеда, коне, риби и др.).
Има четири основни вида инсулин:
- Бързодействащ: „ефектът настъпва за 15“ минути, като достига връх между 30 и 90 ”.
- Кратко действие: „ефектът настъпва за 30“ минути, като достига пик между 2 и 4 часа.
- Междинно действие: ефектът настъпва след 1-2 часа, с пик между 4 и 10 часа.
- Продължително действие: прилага се веднъж дневно, има ефект, който настъпва след 1-2 часа, с „продължително действие, което продължава за всички 24.
ВНИМАНИЕ! Излишъкът от инсулин може да предизвика хипогликемия (
Диетичното управление и откриването на кръвната захар са два много важни фактора, които служат за избягване на излишък и дефект на екзогенен инсулин.
Що се отнася до диетата, един от крайъгълните камъни е броенето на въглехидратите; за това, което се отнася до гликемичната оценка, обаче е достатъчно да се използва електронно устройство (глюкомер).
Вижте също: Диета за захарен диабет тип 1.
Целта на диетичното / хормонално управление е да поддържа гликемията около 80-140 mg / dl в краткосрочен план и гликирания хемоглобин под 7%, за да се избегнат дългосрочни усложнения.
За допълнителна информация: Лекарства за лечение на диабет тип 1 "
Трансплантация на панкреас
При захарен диабет тип 1, особено в случаите, когато инсулиновата терапия е по -трудна, също е възможно да се извърши трансплантация на бета -клетки в панкреаса.
Трудностите са свързани с набирането на съвместими донори и страничните ефекти при употребата на лекарства против отхвърляне.
Процентът на успех през първите 3 години (дефиниран като инсулинова независимост) се оценява на около 44%.
Епидемиология
Диабет тип 1 представлява 5-10% от всички случаи на диабет, или 11-22 000 000 в световен мащаб.
През 2006 г. захарният диабет тип 1 засяга 440 000 деца под 14 -годишна възраст и е основната причина за диабет при тези под 10 -годишна възраст.
Диагнозата на захарен диабет тип 1 се увеличава с около 3% всяка година.
Цените варират значително в различните страни:
- Във Финландия 57 случая на 100 000 годишно
- В Северна Европа и САЩ 8-17 случая на 100 000 годишно
- В Япония и Китай 1-3 случая на 100 000 годишно.
Азиатците, латиноамериканците и цветнокожите американци са по-склонни да получат захарен диабет тип 1, отколкото белите хора, които не са испанци.
Изследвания
Изследванията за диабет тип 1 се финансират от правителства, индустрия (напр. Фармацевтични компании) и благотворителни организации.
В момента експериментите се движат в две различни посоки:
- Плурипотентни стволови клетки: Това са клетки, които могат да се използват за генериране на допълнителни специфични бета клетки. През 2014 г. експеримент върху мишки даде положителен резултат, но преди тези техники да могат да бъдат използвани при хора, са необходими повече изследвания.
- Ваксина: Ваксините за лечение или профилактика на диабет тип 1 са предназначени да предизвикат имунна толерантност към бета -клетките на панкреаса и инсулина. След някои неуспешни резултати в момента няма работеща ваксина. Нови протоколи са стартирани от 2014 г.